
Що таке кольпіт
Кольпіт – широко поширене захворювання запального характеру, що вражає слизову оболонку піхви. По-іншому хворобу називають вагінітом.
Найчастіше патологія розвивається у жінок дітородного віку. Хоча проблема, в основному, діагностується у дорослих, хвороба можлива і у дітей до 10 років і раніше. Пік захворюваності серед дітей припадає на шестирічний вік. Іноді такий діагноз ставлять навіть літнім пацієнткам або дорослим жінкам клімактеричного періоду.
Примітка! Тяжкість перебігу кольпіту залежить від причин, що викликали запальний процес і від віку.
збудники захворювання
Запалення слизової піхви може відбутися в результаті проникнення чужорідної мікрофлори, до складу якої входять різні патогенні мікроорганізми. Якщо інфекція занесена ззовні, говорять про специфічний вид кольпіту. Збудниками патології в такому випадку можуть бути:
- мікоплазма;
- гонокок;
- хламідія;
- гриби Кандіда;
- трихомонади;
- віруси.
Про неспецифічному вагініті кажуть, коли умовно-патогенна мікрофлора потрапила в організм жінки не ззовні, а вона сама була носієм інфекції. Патогенні мікроорганізми в незначних кількостях присутні в піхві здорової жінки, але при поєднанні групи факторів, починають активне розмноження. Спровокувати бактеріальний кольпіт можуть такі збудники:
- стрептокок;
- стафілокок;
- синьогнійна паличка;
- кишкова паличка.
Деякі сподіваються, що гінекологічні проблеми пройдуть самостійно, без застосування адекватних методів лікування. Хоча випадки самолікування зустрічаються, це рідкісне явище. Таке можливо тільки при розвитку неспецифічних форм кольпіту і за умови сильного імунітету.
Варто бути обережною, якщо симптоми раптово зникли. Незалежно від того, з’явився вагініт у дівчаток, або це кольпіт після пологів, зникнення ознак хвороби не говорить про лікування. Патологія може перейти в приховану повільну форму, а в наслідок, викликати загострення.
Причини появи кольпіту
Як уже згадувалося, основними причинами розвитку кольпіту вважається заселення мікрофлори піхви патогенною мікрофлорою. Саме на тлі цих факторів запальне захворювання розвивається у жінок репродуктивного віку. Найчастіше інфекція заноситься саме статевим шляхом. При цьому зовсім необов’язково, що жінка повинна вести безладний спосіб життя.

Коли патологію визначають у дитини, причиною зазвичай стають інфекції, які проникли в статеві шляхи з травного тракту. Збудниками запалення можуть бути стафілококи, стрептококи або навіть гострики. У більшості випадків відбувається самозараження.
Вагинит при клімаксі також переважно розвивається через нестатевих інфекцій. Нерідко кольпіт супроводжується молочницею. Важкі форми хвороби зазвичай розвиваються за умови наявності супутніх захворювань або патологічно обтяжливих факторів.
Фактори ризику
Дати поштовх розвитку запального процесу можуть певні фактори:
- відсутність ретельної інтимної гігієни;
- наявність статевих інфекцій;
- багато статевих партнерів;
- надмірне захоплення гігієною, часті спринцювання;
- проблеми зі щитовидною залозою;
- носіння тісної синтетичної білизни;
- травми статевих органів;
- зміна гормонального фону, наприклад, при вагітності;
- період менопаузи;
- ракові захворювання;
- проходження променевої терапії;
- присутність в організмі ВІЛ-інфекції;
- тривале застосування антибактеріальних препаратів;
- вживання гормональних засобів;
- наявність алергії;
- нестача вітамінів;
- аборт або викидень в анамнезі;
- захворювання органів шлунково-кишкового тракту;
- застосування внутрішньоматкових контрацептивів;
- незбалансоване харчування;
- важкі пологи;
- дисфункція яєчників;
- перенесене вишкрібання матки.
Незалежно від чинників, що спровокували розвиток кольпіту, від нього необхідно позбутися якнайшвидше.
Класифікація
Класифікація кольпіту включає кілька різновидів захворювання і кожна має свої особливості. Нижче описані ті, що найчастіше зустрічаються в гінекологічній практиці:
- трихомонадний;
- кандидозний;
- атрофічний.
Трихомонадний кольпіт викликається найпростішими мікроорганізмами – трихомонадами. Інфекція найчастіше передається статевим шляхом. Рідше заразитися можна, використовуючи з хворою людиною загальні предмети побуту. При виявленні патології на ранній стадії вилікувати хворобу просто. Щоб поставити діагноз, лікарю зазвичай досить просто оглянути пацієнтку і вислухати скарги.
Кандидозний кольпіт виникає в результаті активного розмноження патогенних грибів роду Кандида. Його відмінні симптоми – сирні виділення білого кольору і сильний свербіж. Заразитися можна як від іншої людини, так як просто на тлі зниження власного імунітету і зміни якісного складу мікрофлори.

Атрофічний кольпіт пов’язаний зі зміною гормонального фону в організмі жінки. Коли естрогени виробляються в потрібній кількості, піхву змінюється. Іноді можуть виникати внаслідок віковими змінами. З’являються болі при статевому акті, жінка відчуває сухість і дискомфорт. Лікування сенильного кольпіту (старечого) проводиться з використанням гормонів.
За характером перебігу вагініту виділяють дві форми:
Рідко розвивається алергічний вагініт. В такому випадку захворювання має неінфекційну природу і розвивається в результаті контакту з алергеном. Терапія проводиться після визначення дратівної фактора і виключення контакту з ним.
Гнійні виділення з’являються у жінок тільки при розвитку неспецифічної форми вагініту. При специфічних кольпитах такі явища, як правило, не виникають.
симптоматика захворювання
Чим раніше вдасться розпізнати перші ознаки захворювання, тим швидше можна почати лікувати жінку. Не можна нехтувати розвитком таких симптомів:
- печіння в області піхви;
- свербіж;
- хворобливість при статевому акті;
- дрібні ерозії;
- рясні виділення, іноді гнійні або пінисті;
- неприємний запах;
- набряк піхви;
- гіперемія шкірних покривів близько вагіни;
- дратівливість, викликана постійним сверблячкою;
- безсоння;
- періодичні болі в малому тазі;
- часті позиви до сечовипускання;
- субфебрилітет.
Важливо! Навіть інфекційні захворювання далеко не завжди можуть виражатися підвищенням температури, тому симптомами не можна нехтувати.

Вагинит може бути небезпечний, якщо його не долікувати. Патологія просто переходить в приховану форму, але може спричинити неприємні ускладнення, аж до безпліддя. Тому важливо, щоб лікар переконався, що кольпіт повністю вилікуваний.
діагностичні заходи
Перше обстеження, яке проводиться гінекологом – огляд жінки в спеціальному кріслі за допомогою дзеркал. Лікар побачить дифузне почервоніння, відзначить рихлість тканин, набряклість і точкові крововиливи. При запущених формах хвороби можливі невеликі ерозії. Деякі з клінічних ознак можна побачити на фото.
Лікар візьме мазок на аналіз, щоб визначити склад мікрофлори і наявність патогенних мікроорганізмів. Потім він проведе пальпацію матки з метою визначення її положення, ступеня напруженості на предмет розвитку ускладнень.
Крім огляду діагностика включає:
- проведення полімеразно ланцюгової реакції;
- кольпоскопії;
- загальний аналіз крові та сечі;
- аналіз крові на статеві інфекції.
Після отримання всіх даних доктор зможе оцінити стан пацієнтки і видати рецепт з найбільш ефективними препаратами.
лікування кольпіту
При кольпіті проводиться лікування в домашніх умовах. Застосовуються місцеві і загальні методики. Будь-які лікарські препарати, а також народні методи застосовуються тільки після консультації з лікарем.
Під час боротьби з вагінітом важливо ретельно дотримуватися наступних рекомендацій:
- забезпечити повний статевий спокій, так як інтимні стосунки в цей період можуть спровокувати поширення інфекції і її перехід в сусідні органи;
- при специфічних формах патології застосовуються антибактеріальні ліки;
- навіть якщо симптоматика повністю зникла, курс терапії важливо завершити, так як інфекція може залишитися і це викличе хронічний перебіг кольпіту;
- важливо не використовувати під час лікування синтетичну білизну;
- терапію слід проводити одночасно обом статевим партнерам;
- необхідно стежити за дієтою;
- уникати переохолодження;
- проводити туалет зовнішніх статевих органів не рідше двох разів на день.
Примітка! Якщо вагініт розвинувся у дитини, підмивати дівчинку необхідно після кожного відвідування туалету.
Залежно від типу захворювання та виявленого збудника лікар може рекомендувати проведення спринцювань. Такі процедури не слід проводити більше 4-5 днів, так як це може призвести до порушення нормальної мікрофлори піхви і перешкодити процесам загоєння. Розчини для проведення спринцювань можна приготувати з використанням таких засобів:
- марганцівка;
- відвар ромашки і шавлії;
- риванол;
- хлорофиллипт;
- сода.
Іноді спринцювання замінюють або доповнюють сидячими ваннами.
Нерідко лікарі призначають протизапальні вагінальні свічки від кольпіту. Комплексне лікування допомагає швидше поліпшити самопочуття і позбутися від симптомів захворювання. Розглянемо препарати, які рекомендують пацієнткам найчастіше.
Свічки «Полижинакс», до складу яких входить ністатин, неоміцин і поліміксин, потрібно ставити протягом одного-двох тижнів по 2 на добу. Препарат має протигрибкову і антибактеріальну дію, знімає запалення. Ці антибактеріальні вагінальні свічки гінекологи призначають досить часто.

Свічки «Тержинан» мають аналогічний вплив, однак, відрізняються за складом. Крім неомицина і ністатину до діючих речовин відноситься преднізолон і тернідазол. Ці жіночі свічки від інфекцій необхідно ставити по 1 штуці раз в день протягом 10 днів.
Свічки «Мікожинакс» засновані на метронідазол, ністатин, хлорамфенікол і дексаметазон. Лікування цим препаратом проводиться протягом 7-14 діб. В день потрібно ставити по 1-2 свічки, переважно на ніч.
«Вокадин» – свічки, до складу яких входить речовина, що виділяє йод. Завдяки цьому ліки на місцевому рівні бореться з інфекціями.
Застосоване лікування може прямо залежати від типу збудника. Якщо вагініт був викликаний гарднереллой, доктор призначить:
- «Далацин» (в основі тинидазол, сінестерол, молочна кислота і вітамін С);
- «Гіналгін» (в складі метронідазол і хлорхіналол);
- «Кліон-Д» (метронідазол і міконазол).
- При зараженні трихомонадой застосовують:
- «Метронідазол» вагінально;
- «Прапори»;
- «Тинідазол»;
- «Осарбон»;
- «Метровагін»;
- «Гексикон»;
- «Нео-Пенотран».
Важливо! Лікування трихомоніазу проводиться трикратно протягом трьох менструальних циклів.
При ураженні грибами роду Кандида призначаються такі препарати:
- ністатинові свічки курсом;
- вагінальні таблетки «Клотримазол» протягом 6 днів;
- одноразово «Канестен»;
- свічки «Депантол»;
- мазь «Пімафукорт».
Для полегшення симптоматики поряд з основним лікуванням можна застосовувати мазь «Вагісіл». Препарат не має протигрибкову дію, але пом’якшує шкіру в зоні геніталій і зменшує інтенсивність неприємних симптомів.
При запущених формах кольпіту застосовують не тільки місцеве, а й загальне лікування. Залежно від стану пацієнтки лікарські засоби можуть застосовуватися у вигляді таблеток або навіть ін’єкцій.
Можуть бути призначені такі медикаментозні засоби:
При атрофічних формах кольпіту призначають гормонотерапію. Це можуть бути таблетки або пластирі. Зазвичай лікування триває протягом двох тижнів. Вибір ліки лежить на лікареві. Наприклад, препарат «Колпосептин» містить як естрогенні, так і антибактеріальні компоненти.
Після того, як патогенна мікрофлора знищена, важливо відновити корисну флору. Для цих цілей застосовують такі препарати:
- «Лактагель»;
- «Ацилакт»;
- «Біфікол»;
- «Лактобактерин».
- Крім цього рекомендується приймати вітамінні комплекси і препарати, що стимулюють захисні сили організму.
- Для гігієни зовнішніх статевих органів у період активного лікування можна використовувати розчини «Мірамістин» і «Ротокан».
- Лікування народними засобами включає спринцювання відварами і настоями. Ефективні такі склади:
- відвар ромашки;
- розведений настій календули;
- відвар суміші трав з листя мати-й-мачухи, чебрецю, материнки, звіробою та кропиви;
- відвар кори ялівцю;
- розчинений настій череди і листя евкаліпта.
Благотворно на стан мікрофлори піхви діють обліпиховий свічки. Придбати їх можна в будь-якій аптеці. Перед тим, як почати лікування, необхідно проконсультуватися з лікарем. Це не замінює основну медикаментозну терапію.
профілактика
Профілактика кольпіту включає в себе такі заходи:
- планове відвідування гінеколога кожні півроку;
- ретельне дотримання інтимної гігієни з застосуванням делікатних дезінфікуючих засобів;
- правильне використання туалетного паперу, щоб уникнути занесення інфекції з прямої кишки;
- носіння натільного білизни з натуральних тканин;
- відмова від самолікування і безконтрольного застосування гормональних засобів та антибіотиків;
- ведення здорового способу життя та зміцнення імунних сил.
Завдяки цим простим способам профілактики ризик захворіти клопотів буде зведений до мінімуму.
Своєчасне лікування кольпіту дозволить уникнути неприємних наслідків захворювання. Жінка, що перенесла такий стан, успішно може виносити і народити здорову дитину.
Дивіться відео:
Поділіться з друзями і оціните публікацію.Вам не важко, а автору приємно.
Спасибі.
Кольпіт: лікування, симптоми, ознаки кольпіту у жінок – розповідає гінеколог – Клініка «Доктор поруч»
Якщо у вас збігається більше 80% перерахованих симптомів, то настійно рекомендуємо вам звернутися до лікаря за консультацією.

Кольпіт або вагініт – це запалення слизової оболонки піхви. Патологія є одним з найбільш поширених захворювань жіночих зовнішніх статевих органів.
У клінічній практиці найбільш часто зустрічається специфічний вагініт, викликаний статевими інфекціями.
Неспецифічний кольпіт, що є результатом активації умовно-патогенної флори, нечастий діагноз, асоційований, в основному, зі зниженням імунітету.
Класифікація
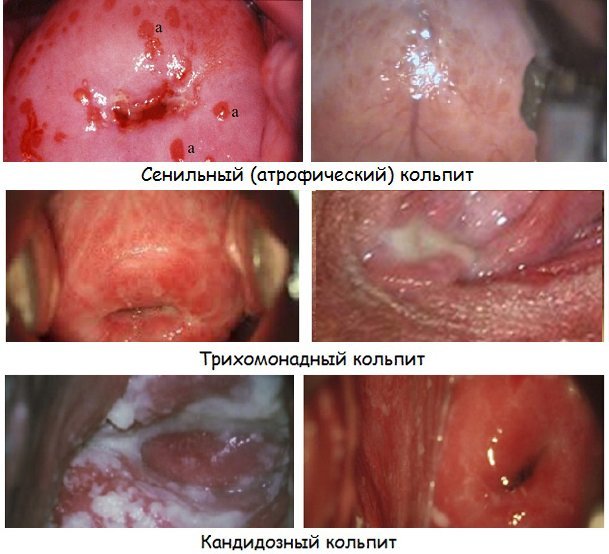
- Специфічний кольпіт діагностується при туберкульозному запаленні піхви, а також при попаданні на його слизову оболонку бактерій, що передаються статевим шляхом. Він може бути викликаний хламідіями, гонококами, трихомонадами, трепонемами, гарднереллами, а також комбінаціями цих збудників.
- Неспецифічний кольпіт викликається активацією умовно патогенної флори, яка в нормі присутній в організмі. Порушення нормальної мікрофлори піхви призводить до того, що запалення виникає під впливом стафілокока, кишкової палички, протея, грибів роду Кандида та інших збудників.
- Неінфекційний кольпіт представляє найменш чисельну групу захворювання. У таких випадках запалення виникає при алергії, роздратуванні латексом, тампонами або розчинами для спринцювання.
Виходячи з характеру протікання запального процесу, розрізняють наступні види:
- Гострий кольпіт діагностується при вираженій клінічній картині захворювання, яке протікає не більше двох тижнів. Це найбільш часта форма, диагностируемая у 70-80 відсотків пацієнток.
- Підгострий кольпіт є стадію захворювання, через яку процес переходить в хронічну форму. Дана стадія розвитку визначається при уповільненому запаленні терміном від двох тижнів до двох місяців.
- Хронічний кольпіт – запальний процес, що протікає більше двох місяців. Особлива форма запалення – хронічний рецидивний вагініт, симптоми якого з’являються більше трьох разів за рік, чергуючись з періодами ремісії.
Причини і механізм розвитку
Безпосередніми причинами специфічного запалення є бактерії, які передаються статевим шляхом. Це відбувається при частій зміні партнерів, незахищеному акті і випадкових сексуальних зв’язках.
Потрапляючи на стінки піхви, патогенні мікроорганізми проникають всередину епітеліальний клітин, викликаючи характерний запальний процес. Іноді він проявляється не відразу, а через певний відрізок часу, званий інкубаційним періодом.
Це істотно ускладнює пошук джерела зараження і відновлення всієї інфекційної ланцюжка.
Трохи складніше відбувається розвиток неспецифічного вагініту. Мікрофлора піхви у здорової жінки представлена поєднанням доброякісних бактерій (паличок Додерляйна) і умовно-патогенних мікроорганізмів.
Останні представлені в меншій кількості, тому їх наявність не супроводжується ніякої клінічної симптоматикою. Існує цілий ряд факторів, які призводять до зменшення кількості паличок Додерляйна і активації умовно-патогенної флори.
Вони і викликають неспецифічний кольпіт у жінок:
- Механічні, хімічні або фізичні пошкодження слизової оболонки.
- Вроджені або набуті анатомічні особливості зовнішніх статевих шляхів.
- Захворювання ендокринної системи, що призводять до порушення гормонального балансу.
- Тривалий безконтрольний прийом антибіотиків, які впливають на нормальну мікрофлору.
- Порушення харчування слизової оболонки, що відзначається в старечому віці і має назву атрофічного кольпіту.
- Місцеві алергічні реакції слизової оболонки на презерватив, мазі, тампони, свічки.
- Недотримання правил інтимної гігієни.
- Порушення імунітету різної природи.
Неінфекційний кольпіт, який може бути викликаний деякими перерахованими факторами (роздратування, алергія), протікає під виглядом місцевої запальної реакції. При цьому не відбувається порушення нормальної мікрофлори піхви.
Окрему групу представляє собою запалення, що виникають після аборту, пологів або операцій. У його розвитку бере участь роздратування статевих шляхів, яке накладається на порушену мікрофлору при ослабленому імунітеті. У деяких джерелах післяпологовий кольпіт розглядають як окрему нозологію, вимагає спеціального підходу.
симптоми кольпіту
Клінічні прояви відрізняються в залежності від стадії запального процесу. Найбільш яскравою клінічна картина є при гострій формі запалення піхви, коли жінки виявляють такі симптоми:
- Патологічні виділення зі статевих шляхів. Нерідко з їхньої характеру можна попередньо встановити природу захворювання. Білі сирнистий виділення характерні для грибкового запалення слизової оболонки.
Воно зустрічається найбільш часто, тому такий симптом знаком практично кожній жінці. Зеленуваті виділення з рибним запахом притаманні гарднерельоз, а пінисті жовто-зелені – трихомонаде.
При гонореї і хламидиям розвивається гнійний кольпіт, який в останньому випадку може супроводжуватися ще й кров’яними виділеннями.
- Сверблячка і печіння в піхву або його напередодні – частини зовнішніх статевих органів, що розташовується між малими статевими губами і входом у піхву.
- Біль внизу живота і області піхви, яка посилюється після або під час сексуального акту, при фізичних навантаженнях або під час сечовипускання.
- Часті позиви до сечовипускання. У тих випадках, коли вони є непродуктивними, їх називають помилковими або імперативними.
- При візуальному огляді жінка може побачити такі ознаки кольпіту, як почервоніння і набряк зовнішніх статевих органів.
Важкі форми захворювання призводять до глибокого ураження стінок піхви, поширенню запального процесу на шийку матки або сечовий міхур. Це може супроводжуватися підвищенням температури тіла, загальною слабкістю, пітливістю і нездужанням.
При хронічному перебігу запалення клініка гострого вагініту чергується з безсимптомними періодами ремісії. Нерідко повторювані загострення призводять до астено-невротичного синдрому. У таких випадках вагінальний кольпіт призводить до дратівливості, безсонні, занепаду сил, а іноді навіть до важкої депресії.
діагностика кольпіту

- Візуальний огляд зовнішніх статевих органів (клітора, статевих губ, гирла сечовипускального каналу). На користь вагініту може свідчити наявність набряку, почервоніння шкіри і слизових оболонок, тріщини і виразки.
- Бімануальногодослідження, що полягає в пальпації матки і її придатків, проводиться для виявлення ускладнень вагініту, а також супутніх захворювань внутрішніх статевих органів.
- Огляд піхви і шийки матки в дзеркалах. Це фундаментальне дослідження в гінекології дозволяє розглянути слизові оболонки, відзначити наявність запалення, а також оцінити характер виділень. Огляд в дзеркалах дозволяє встановити вогнищевий або дифузний характер вагініту.
- Кольпоскопія – огляд слизової піхви під багаторазовим збільшенням. Вона дає можливість візуалізувати непомітні оку ознаки запального процесу і зробити фото ураженої зони. При кольпоскопії проводиться ряд хімічний реакцій з секретом піхви, завдяки чому можна встановити характер запалення.
Перераховані методики обстеження дають можливість діагностувати запальний кольпіт і встановити можливу причину захворювання. Для підтвердження останньої проводиться ряд лабораторних досліджень:
- Мікроскопія вагінальних виділень в деяких випадках дає можливість встановити причину запалення. Часто на підставі її результатів призначається антибактеріальна терапія.
- Бактеріологічний посів виділень на живильне середовище. Цей метод дозволяє точно визначити збудника і його чутливість до антибіотиків. Основний недолік дослідження – тривалість. Нерідко для отримання результатів потрібно до 7 днів. За цей час, при правильному лікуванні, хвороба може вже регресувати.
- Полімеразна ланцюгова реакція (ПЛР) дає можливість в найкоротші терміни встановити причину запалення. Точність діагностичної процедури наближається до 100%. Але висока вартість дослідження не дозволяє йому розраховувати на широке клінічне поширення.
- Мазок на цитологію і УЗД органів малого таза можуть бути використані як допоміжні процедури для виявлення ускладнень.
Крім специфічних методів дослідження, жінки повинні здати загальний аналіз крові, сечі, аналізи на ВІЛ і сифіліс. Це входить в перелік обов’язкових досліджень і нерідко допомагає лікареві при призначенні терапії.
лікування кольпіту
Лікування спрямоване на ліквідацію збудника і відновлення нормальної мікрофлори піхви. Самолікування часто закінчується неповним одужанням і хронізації процесу. Це може призводити до серйозних наслідків, аж до інфекції внутрішніх статевих органів і розвитку безпліддя. Курс лікування може бути прописаний тільки гінекологом після комплексного обстеження.
етіотропне лікування
Головним напрямком у лікуванні є усунення збудника. Терапію повинна отримувати не тільки хвора жінка, але і її статевий партнер, який, найімовірніше, є носієм інфекції, навіть якщо вона не має клінічних проявів.
- Бактеріальний кольпіт, спричинений неспецифічної або деякими видами специфічної флори, лікується антибіотиками. Оскільки виявлення збудника на ранніх стадіях захворювання ускладнене, терапію починають з антибіотиків широкого спектру дії. У гінекологічній практиці найбільш поширеними і ефективними вважаються азитроміцин, доксициклін, тетрациклін, цефапексім.
- При клінічній картині трихомонадного вагініту використовуються протипротозойні кошти (метронідазол). Нерідко їх застосовують в комплексі з антибіотиками.
- Кандидозний вагініт, широко відомий як «молочниця», добре відповідає на терапію протигрибковими препаратами (флуконазол, кетоконазол).
- Рідкісні випадки вірусного запалення вимагають призначення противірусних засобів (ацикловір, інтерферон).
Читайте також: Як передається побутовий сифіліс і його перші ознаки
Антибіотики та противірусні препарати частіше призначаються у вигляді таблеток, а протигрибкові засоби – вагінальних свічок. Важкі інфекції статевих шляхів можуть вимагати ін’єкційної терапії.
Засоби для відновлення мікрофлори
Запорукою успішного лікування є не тільки усунення збудника, але і відновлення нормальної мікрофлори піхви. Це підвищує захисні властивості організму і перешкоджає рецидиву захворювання.
Серед безлічі бактеріальних препаратів перевагу слід віддавати лікарських засобів у вигляді свічок. Надаючи місцевий вплив, вони володіють достатньою ефективністю.
Серед поширених препаратів можна виділити ацилак, Вагілак, лактобактерин і бификол.
немедикаментозне лікування
На стадії одужання хороші результати спостерігаються після використання фізіотерапії. Вона зменшує запальний процес і стимулює відновлення нормального епітелію слизової оболонки піхви. Серед фізіотерапевтичних процедур використовують УФ-опромінення, УЧВ, ультрафонофорез і СМВ-терапію.
Під час лікування жінці необхідно дотримуватися ряду рекомендацій, які можуть прискорити процес одужання:
- Необхідно щодня проводити гігієнічні процедури інтимної зони розчинами антисептиків. Можна використовувати як натуральні компоненти (відвар ромашки), так і лікарські засоби.
- Під час лікування необхідно повністю виключити статеві контакти, оскільки це служить додатковим подразником для слизової оболонки піхви.
- Рекомендується використовувати нижню білизну з натуральних матеріалів, щодня міняти його, прати антиалергенним порошком і обов’язково гладити перед одяганням.
- В період лікування жінці необхідно дотримуватися дієти з виключенням гострих, солоних продуктів і алкогольних напоїв. У раціоні повинні переважати кисломолочні продукти, свіжі овочі і фрукти, збагачені вітамінами.
При неускладненому перебігу захворювання, курс лікування не перевищує 7 днів. За зникнення клініки захворювання, на 5 день після менструації повинні бути взяті мазки з піхви. При наявності бактеріального росту патогенної флори, жінкам показаний курс профілактичного лікування.
профілактика кольпіту

- Статеві стосунки повинні відбуватися з постійним партнером. При зміні сексуального партнера обов’язково необхідно користуватися бар’єрними засобами контрацепції – презервативами.
- Дотримання правил інтимної гігієни. Сучасні гелі можуть містити велику кількість синтетичних речовин, здатних викликати алергію. Необхідно з обережністю застосовувати нові інтимні гелі, віддаючи перевагу натуральним продуктам.
- Контрацептиви, тампони, гелі, свічки також можуть бути причиною алергічної реакції. Перевагу слід віддавати натуральним компонентам і виробникам зі світовим ім’ям.
- Регулярні профілактичні огляди у гінеколога є запорукою жіночого здоров’я. Незалежно від наявності або відсутності проблем зі здоров’ям статевих органів, жінки щорічно повинні обстежитися у гінеколога.
Підводячи підсумок, необхідно відзначити, що кольпіт – часте захворювання статевих органів, яке може бути викликане великою кількістю збудників, чому сприяє ще більшу кількість факторів ризику. Вагинит може викликати висхідну інфекцію внутрішніх органів, що має серйозні наслідки для репродуктивного здоров’я.
Лікування захворювання не завжди ефективно. Часто воно має хронічний перебіг з постійними рецидивами. В таких умовах на перше місце виходить профілактика кольпіту, яка може застерегти від неприємних симптомів і тривалого лікування.
Кожна жінка повинна стежити за своїм здоров’ям, дотримуватися інтимну гігієну і проходити регулярні огляди у гінеколога.
Гнійний кольпіт і вагініт: причини, діагностика, симптоми
Запалення піхви вражає пацієнток жіночої статі досить часто, особливо в активної репродуктивної фазі. Вагинит (так називають захворювання) нерідко супроводжує жінок під час вагітності, що досить небезпечно для мами і малюка. Необхідно відвідувати гінеколога два рази на рік. Зверніться для обстеження в КДЦ «ІнтеграМед» (раніше НДЦ).
Суть захворювання і причини розвитку
Природа патології найчастіше викликана інфекційної середовищем. У медицині недуга трактують по-різному. Від латинської «vagina» – це вагініт, від грецького «colpos» – це кольпіт. По суті, гнійний кольпіт і вагініт – це одна і та ж хвороба.
У жінок в піхву мікрофлора в нормі має певний рівень рН. При його порушенні створюються сприятливі умови для неконтрольованого розмноження хвороботворних бактерій, що і призводить до розвитку кольпіту.
Від чого буває вагініт – фактори ризику
- Дисбаланс гормонів (в т.ч. в період менопаузи).
- Пологи, штучне переривання вагітності.
- Вагітність.
- Травми піхви (в т.ч. при жорстких сексуальних контактах).
- Зловживання спринцюванням.
- Нехтування правилами інтимної гігієни.
- Застосування сперміцидів з метою контрацепції.
- Захворювання з порушенням обмінних процесів.
- Важкі інфекції (туберкульоз і т.д.).
- Соматичні патології в хронічній формі.
- Прийом медикаментів певного типу (антибіотики, цитостатики, глюкокортикоїди).
- Дефіцит клітинного харчування, Гіпоавітаміноз, дієти з голодуванням.
- Психоемоційні перевантаження.
Всі чинники знаходять відображення на імунній системі, придушуючи загальну і місцеву опірність організму, провокуючи часті вагініти.
Класифікація клопотів
Поділ захворювання відбувається за кількома критеріями. Одна з них – причини, що запустили механізм розвитку:
- Неспецифічний вагініт. Збудники – умовно-патогенні мікроорганізми (стафілокок і т.д.), що потрапляють в піхву ззовні або перенесені з прямої кишки при інтимній близькості.
- Специфічний. Збудники – статеві інфекції. Ділиться на кілька категорій:
- трихомонадний;
- гонорейний;
- туберкульозний;
- атрофічний;
- кандидозний;
- хламідіозний.
За тривалістю перебігу поділ наступне:
За локалізацією вогнищ ураження слизової тканини:
- дифузний. Запалення зачіпає всю вагінальну порожнину, вона набрякає, тканини гіперемійовані, зернистої структури, але без нальоту;
- серозно-гнійний. Потовщення, запалення, поява нальоту на оболонці слизових. При знятті нальоту (що утруднено) відкривається кровоточивість виразки.
По дорозі інфікування:
- первинний – пряме вагінальне поразки збудником;
- вторинний – гематологічне або лімфатичне зараження (через кров або лімфу) з стороннього вогнища інфекції.
- Клінічні прояви
- Симптоми гнійного кольпіту (вагініту) прямо залежать від того, чим була викликана патологія.
- Бактеріальний вагініт (неспецифічний):
- вагінальний свербіж, печіння;
- жар і розпирання в області малого тазу;
- виділення рясні, гнійні, з домішкою крові, пінистого або слизового характеру;
- гнильний запах від легкого до інтенсивного;
- болю при гострому перебігу.
Грибковий вагініт (кандидозний):
- гострий свербіж, печіння;
- сухі слизові;
- сирнистий виділення з піхви білого кольору;
- кислуватий запах;
- інтенсивний больовий синдром.
Тріхомонадний (найчастіший з ІПСШ):
- рідкі виділення пінистої консистенції;
- різі, печіння при сечовиділенні;
- присутність неприємного запаху;
- надлобкового болю;
- хвороблива набряклість піхви;
- нестерпний зуд промежини.
Атрофічний вагініт (вікової):
- поява сухості;
- печіння при дефіциті мастила під час зносин;
- мізерна бель;
- легкий свербіж.
Поступово хвороба формується в хронічну, що важко піддається лікуванню.
Вагинит у вагітних
Дріжджовий кольпіт при вагітності – найчастіший з усіх видів. Серйозна гормональна перебудова веде до зміни мікрофлори і розвитку захворювання. Перебіг хвороби досить важкий: кандидозний кольпіт при вагітності виражається сильним набряком слизової, болем промежини, інтенсивними виділеннями з гноєм і запахом.
Лікувати вагініт при вагітності у жінок необхідно без зволікання, наслідки для дитини і майбутньої мами дуже серйозні:
- внутрішньоутробна інфекція плода;
- викидень або переривання вагітності за медичними показаннями;
- плацентарний запалення, фетоплацентарна недостатність;
- розриви промежини при пологах;
- сепсис.
Діагностика гнійного кольпіту
Діагноз ставиться після виявлення збудника, від якого з’явився кольпіт, і проведення стандартних діагностичних заходів:
- огляд на гінекологічному кріслі;
- лабораторне дослідження мазка;
- бакпосеви;
- аналіз крові (загальний, біохімічний);
- збір анамнезу.
Методи лікування клопотів
Лікування гнійного кольпіту амбулаторне (виняток загроза викидня або сильне запалення). Тактика терапії підбирається за лабораторними даними, наявності супутніх патологій, першопричини хвороби і стану жінки.
Бактеріальний вагіноз:
- антисептичні спринцювання;
- антибактеріальна терапія (свічки);
- протизапальна терапія (свічки);
- нормалізатори мікрофлори;
- трав’яні ванночки;
- полівітаміни (після лікування).
грибковий:
- антімікотікі (таблетки, свічки);
- антигістамінні;
- імуномодулятори.
Тріхомонадний вагініт:
- системні антибіотики (метронідазол і т.д.);
- місцеві антибіотики (свічки);
- антисептичні ванночки.
Боротьба з цим видом хвороби вимагає одночасного лікування партнера.
атрофічний:
- замісні гормони;
- корекція вагінальної флори.
Боротьба з гнійним клопотів під час вагітності ведеться безпечними засобами місцевого значення. Необхідність використання інших методів лікування визначається за показаннями і ступеня загрози плоду і матері.
Фахівці Консультативно-Діагностичного центру «ІнтеграМед» (раніше Національний Діагностичний Центр) проведуть необхідні діагностичні і терапевтичні процедури. Запишіться на прийом до гінеколога за телефонами, вказаними на сайті, або використовуйте онлайн форму для запису.
Кольпіт – запалення піхви в будь-якому віці
Одна з найпоширеніших причин звернення до гінеколога – кольпіт. Кольпіт або вагініт – це запалення слизової піхви і вульви. Захворювання може мати інфекційне і неінфекційне походження і виявляється у дівчаток і жінок в будь-якому віці.
ЗАПИСАТИСЯ НА ПРИЙОМ, АНАЛІЗИ АБО УЗД
причини кольпіту
Якщо у малюків і підлітків головна причина захворювання – фактори неінфекційного характеру, то у дорослих жінок пусковий механізм кольпіту – патогенні мікроорганізми, що потрапили на слизову оболонку піхви, наприклад, після незахищеного статевого акту.
Але не можна стверджувати, що кольпіт буває тільки у жінок, що вступають у сексуальні відносини з чоловіком без презерватива, який захищає від вірусів, грибків та інфекцій. Основна причина кольпіту – це зміна складу вагінальної мікрофлори, де в нормі повинні переважати молочнокислі мікроорганізми, що захищають від проникнення хвороботворних бактерій.
Флора може змінити біологічний склад під впливом наступних факторів:
- стрес і депресія (вони провокують зниження імунітету);
- ендокринні порушення (проблеми зі щитовидкою, надниркові залози);
- неправильно підібрані антибіотики (або довгий курс лікування) – антибіотики знищують все без розбору;
- зміни в раціоні харчування (під час відпочинку в екзотичній країні);
- інфекції (стафілококи, пневмококи), ЗПСШ (ІПСШ), генітальний герпес, ВПЛ;
- травми слизової поверхні піхви (під час гінекологічного огляду, використання секс-іграшок);
- зміна клімату (поїздка взимку в жаркі країни);
- недотримання норм гігієни;
- безладні статеві контакти;
- менопауза;
- дисфункція яєчників.
Читайте також: Що таке аменорея у жінок?
Якими б не були причини кольпіту, захворювання заподіює масу незручностей жінці і дає серйозні ускладнення, тому вимагає обов’язкового лікування.
симптоми кольпіту
Кожна друга жінка, яка прийшла на прийом до гінеколога, стикалася хоч раз в житті з проявом кольпіту. Для нього характерні такі симптоми:
- в піхву відчувається печіння і свербіж, печіння може бути і при сечовипусканні;
- виникають легкий або нестерпний зуд;
- виділення характеризуються гнійними вкрапленнями, творожистой консистенцією;
- під час статевого акту відчувається тертя, печіння і біль в статевих органах;
- сечовипускання проходить болісно;
- болить низ живота.
Бути присутнім можуть всі ознаки кольпіту одночасно або 2-3 симптому. Все залежить від ступеня розвитку захворювання.
При огляді в гінекологічному кріслі при кольпіті лікар зазначає наступне:
- гіперемію – почервоніння через наповненості кров’ю слизових поверхонь;
- набряк стінок піхви;
- петехії – дрібна висипка у вигляді точкових крововиливів;
- пігментація (зміна кольору) епітеліального (шкірного) покриву;
- природний рівень кислотності 3.8-4.2 рН збільшено до 6.
Іноді кольпіт в легкій формі проходить сам собою протягом декількох днів. Багато жінок не надають значення хворобливих відчуттів в піхву, печіння при сечовипусканні.
Тим більше, для кольпіту не характерна висока температура, навіть в гострій формі.
У цьому криється небезпека хвороби – вона легко переростає в хронічну форму, створюючи сприятливі умови для зараження патогенною мікрофлорою і розвитком серйозного запалення внутрішніх жіночих органів.
види кольпіту
Залежно від характеру прояву і типу збудника кольпіт ділиться на види:
За інтенсивністю протікання: гострий, підгострий, хронічний. У гострому періоді кольпіт може дати максимум проявів – саме в цей період потрібно негайно звернутися до хорошого гінеколога. При хронічному кольпіті симптоми змазані і загострюються на короткий час.
Згідно типу збудника:
- Специфічний . Він викликаний патогенними збудниками, які не можуть перебувати на стінках піхви здорової жінки. Якраз цей тип кольпита виникає при зараженні від статевого партнера.
- Неспецифічний . Його провокують умовно-патогенні мікроорганізми, що існують в кількості не більше 10% в організмі здорової жінки. Під впливом несприятливих факторів (ослаблення імунітету, стрес) умовно-патогенні бактерії стають хвороботворними, провокуючи запалення стінок піхви.
Щодо віку пацієнтки:
- Дитячий . Він поєднується в дитячому віці з вульвітов (запаленням зовнішніх статевих губ), і характерний для дівчаток молодше 10 років, які часто хворіють респіраторно-вірусними інфекціями і приймають антибіотики. Все це позначається на імунітеті, що і призводить до кольпіту.
- Репродуктивного віку . Нерідко виникає через неписьменної особистої гігієни, коли бактерії з шлунково-кишкового тракту потрапляють на стінки піхви. Це можливо при неправильному підмиванні, тривалому носінні прокладок, анальний секс. Також кольпіту сприяють щоденні прокладки з різними ароматами, синтетичні колготки і агресивні засоби гігієни.
- У клімактеричному періоді . У жінок в клімаксі падає вироблення гормону естрадіолу, який підтримує оптимальний рівень кислотності 3.8-4.2 рН. Товщина стінок слизової стає тоншою, молочнокислі бактерії поступаються місцем хвороботворної флорі.
збудники кольпіту
Специфічний кольпіт виникає на тлі зараження ІПСШ, один із симптомів яких – запалення піхвової стінки.
Основні збудники – гонококи, трихомонади, хламідії, бліда трепонема (збудник сифілісу), паличка Коха, мікоплазма і уреаплазма.
Не рідкість, коли виявляється відразу кілька видів патогенних бактерій – складне інфікування статевої системи, гарантовано приводить до безпліддя.
До неспіціфіческім збудників кольпіту відносять умовно-патогенну мікрофлору, яка в обов’язковому порядку присутній і у здорової жінки. Кордон між нормою і небезпечним вмістом в складі мікрофлори умовних патогенів – 10% по відношенню до «хорошим» бактеріям.
Умовні патогени моментально стають небезпечними збудниками під впливом наступних факторів:
- Недотримання норм гігієни (особливо це характерно для дівчаток, які з оздоровчих таборів нерідко приїжджають з клопотів);
- Носіння синтетичного нижньої білизни, облягаючих брюк і легінси, що не допускає повітря до статевих органів. Сирість, тепло і відсутність кисню – ідеальне середовище для розвитку кольпіту;
- Користування щоденними прокладками (вони мають різні ароматизатори, які насправді агресивно впливають на мікрофлору і перекривають доступ кисню);
- Занесення коків з анального отвору в піхву;
- Стрес, які слабшає природні захисні сили організму, тривале лікування антибіотиками, часті застуди та ГРВІ, отруєння продуктами харчування, проноси, дієти, що провокують нестачу вітамінів і клітковини;
- Аборти, що ослабляють всю систему і різко змінюють гормональний фон;
- Цукровий діабет – при цьому захворюванні змінюється метаболізм в клітинах, знижується імунітет, змінюється кислотність слизових.
У зрілих жінок, які досягли клімаксу, нерідко зустрічається атрофічний кольпіт, спричинений віковим витончення слизової поверхні. Під час інтимної близькості у них не виділяється змазка, внаслідок чого статевий акт стає болючим. Зарадити ситуації зможе тільки гормонозамещающая терапія.
Чим небезпечний кольпіт
Сам по собі кольпіт не небезпечний, хоча доставляє масу неприємних відчуттів, набагато небезпечніше його ускладнення, що призводять до серйозних проблем зі здоров’ям. Багато жінок чекають, що хвороба пройде сам собою, відмовляючись від лікування, в результаті кольпіт стає хронічним.
Серед можливих наслідків кольпіту слід виділити:
- Хронічна форма захворювання небезпечна рецидивами, які значно погіршують якість життя жінки. Постійне печіння, біль при статевому акті, молочниця та інші сюрпризи стають серйозною перешкодою в особистому житті.
- Кольпіт при недостатньому лікуванні переходить в цистит і уретрит, ерозію шийки матки, ендометрит (запалення верхнього шару матки).
- Хронічні кольпіти специфічного характеру призводять до жіночого безпліддя або позаматкової вагітності.
- У маленьких дівчаток виникають синехии (зрощення статевих губ).
- На стінках піхви з’являються ранки, через які в організм потрапляє інфекція.
- Неможливість проводити операції на статевих органах. При інфікуванні, якщо не відкласти операцію, можливо навіть зараження крові.
діагностика кольпіту
Діагностика полягає в двох видах обстеження:
- Візуальний огляд . Лікар оглядає зовнішні статеві органи, досліджує піхву, визначає вид виділень. Також за допомогою дзеркал, розширювача та кольпоскопа досліджується внутрішня поверхня піхви. Проводиться взяття мазків на мікрофлору.
- Лабораторно-клінічне дослідження мазків. Під мікроскопом проводиться вивчення мікрофлори з метою виявлення хвороботворних бактерій, грибків і вірусів. Бактеріологічний посів допомагає визначити чутливість мікрофлори до антибіотиків. Додатково береться мазок на цитологію.
- Якщо є підозра на більш серйозне захворювання, пацієнт здає аналіз крові на RW, ВІЛ, а також посів на гонокок. У разі виявлення ІПСШ жінка проходить кольпоскопію.
Як лікується кольпіт
Лікування специфічного і неспецифічного кольпіту відрізняється. При неспецифічному кольпіті в першу чергу усувають причини, що провокують хворобу.
Жінці рекомендують носити білизну з натуральних тканин, відмовитися від спринцювання, приймати імуностимулятори. Коли причина кольпита буде встановлена, усувається сама хвороботворна мікрофлора, що провокує запалення.
Для цього використовуються вагінальні антисептики Мірамістин, Диоксидин, Нітрофурал.
Додатково призначають вагінальні свічки, що містять антибіотики.
| ліки | активні компоненти |
| Бетадин | ПВПйод, що вбиває бактерії і грибки |
| хлоргексидин | Diklyukonat |
| метранидазол | 5-нітроімідазол, перешкоджає синтезу білка в клітині вірусу, викликаючи її загибель |
| Dalacin | Klindamitsin |
| Гайномакс | Іоконазол + тинідазол, порушують внутрішньоклітинний обмін речовин |
| натамицин | Натамицин, гальмує синтез білка в середині клітини вірусу |
| Вагікаль | Саліцилова кислота |
Лікування проводиться комплексне, що поєднує кілька видів антибіотиків. Якщо у жінки виявлено кольпіт, лікування проходить також її статевої партнер.
Лікування специфічного кольпіту: ліки
При лікуванні специфічного кольпіту усувається в першу чергу статева інфекція, яка викликала запалення стінок піхви.
| захворювання | Лікарський засіб |
| Gardenelëz | Гіналгін (метродіназол + хлорхіналдол), Кліон-Д (метродіназол + миконазол нітрату), Тержинан (мератин-комбі + Мікожинакс) |
| трихомоніаз | Свічки Метронідазол, фазижин, Тріхомонацід, Нео-Пенотран |
| дріжджові грибки | Свічки Нистатин, Натамицин, Пімафукорт, Клотримазол, Канестен |
| генітальний герпес | Крему Ацикловір, мазь Бонафтон, аерозоль Епіген, інтерферони Полудан, Віферон, Гепон, противірусні препарати мазь мегосін, Алпизарин |
Потім жінка відновлює природну мікрофлору за допомогою препаратів Бифидумбактерин, Біфікол, Вагілак, Лактобактерин. Щоб посилити імунітет, пацієнтці рекомендують пропити курс вітамінів Мультитабс, Вітрус, Центрум, Рибофлавіну, аскорбінової кислоти.
Маленьким дівчаткам складніше вилікувати кольпіт внаслідок низьких захисних здібностей піхви. Дітям рекомендують ванночки з антисептиками, спеціальні присипки, мазі.
Ефективна при лікуванні кольпіту і фізіотерапія. При гострій стадії захворювання пацієнта рекомендують:
- Дія високочастотним електромагнітним полем з потужністю струму 20-30 Вт за 10 хвилин щодня протягом 5-8 днів. Процедура знімає запалення, знищує хвороботворні бактерії, прискорює загоєння тканин.
- Ультрафіолетове випромінювання, курс з 6 сеансів 2 рази на день
При хронічній стадії лікарі застосовують:
- Цинк-електрофорез по Келлату силою струму 10 мА по 10 хвилин 1 раз на тиждень протягом 6-8 тижнів;
- Сантіметроволновая терапія, яка проникає в тканини на глибину до 4 см;
- Лазерне опромінення вульви по 5-10 хвилин щодня протягом 10 днів;
- Ультрафонофорез (вплив лікарським препаратом під струмом).
Де вилікувати кольпіт в СПБ, ціни
Лікування кольпіту – складний і тривалий процес (не плутайте з заліковуванням і тимчасовим зняттям симптомів, що зазвичай роблять недосвідчені або недобросовесние лікарі), тому звертатися з такою проблемою потрібно до гінекологів з вищою категорією. Такі фахівці є в клініці Діна в Санкт-Петербурзі.
Тут можна здати всі аналізи на кольпіт, пройти кольпоскопію, УЗД малого таза та інші важливі процедури. При цьому лікування кольпіту обійдеться зовсім недорого. Наприклад, прийом у кращого гінеколога коштує 1000 руб.
, А консультація за результатами аналізів буде коштувати всього 500 руб. Комплексне УЗД органів малого таза на новому апараті в нашому медцентрі обійдеться всього 1000 руб. Вартість аналізу мазка на флору – 350 – 400 руб.



