Лейкоплакія шийки матки являє собою складне і разом з тим комплексне захворювання гінекологічного профілю.
Лейкоплакія шийки матки являє собою складне і разом з тим комплексне захворювання гінекологічного профілю.
Зачіпає воно, як і випливає з назви, слизову оболонку шийки матки.
Можливо спадний перебіг захворювання, при якому в процес втягуються тканини піхви і родових ходів, також зовнішніх статевих органів. Код за МКХ – N88.1.
Суть процесу полягає в потовщенні епітеліальних тканин, їх ущільненні і зроговінні. У перекладі лейкоплакия означає «біла бляшка», що добре характеризує патогенний процес.
Дійсно, ділянки лейкоплакії виглядають як білі потовщення на стінках слизових оболонок.
Що це таке?
Лейкоплакія шийки матки – це стан, при якому її епітелій набуває нехарактерний для цього місця властивість – ороговеваніе.
У здорової жінки такого процесу в нормі схильні тільки клітини шкіри – вона злущується і так оновлюється. Аномальне властивість може з’являтися не тільки в клітинах плоского епітелію шийки матки, але і піхви, промежини, а також ротової порожнини. Небезпека лейкоплакии полягає в тому, що її наявність в кілька разів підвищує ймовірність розвитку в цьому місці раку.
Лейкоплакія – передракові захворювання. Однак своєчасне виявлення і лікування дозволить уникнути таких жалюгідних наслідків. Відгуки жінок, які перенесли цю недугу, підтверджують це. У кожному конкретному випадку терапія підбирається індивідуально. Кому-то підійде припікання лейкоплакии шийки матки, іншим же – краще лазер або рідкий азот.
Причини лейкоплакії шийки матки
До найбільш вірогідним причин появи на шийці матки лейкоплакии в даний час відносяться:
1) Інфекційно-запальні недуги. Рецидивуючі інфекційні запальні процеси в піхві негативно позначаються на стані плоского епітелію, провокуючи його десквамацію, а також виснажують імунітет. Достовірно встановлено, що у жінок репродуктивної пори виникнення лейкоплакії шийки матки нерідко передують запальні процеси матки і придатків.
Понад 50% мають лейкоплакию шийки матки пацієнток мають діагностично підтверджений вірус папіломи людини. Він впроваджується в слизові через наявні мікротравми і, грубо кажучи, пошкоджує їх генетичну пам’ять.
2) Гормональна дисфункція, а саме абсолютна або відносна гіперестрогенія. Все що відбуваються в слизових зовнішніх геніталій процеси залежать від стану гормональної функції яєчників, особливо від рівня естрогенів. Підвищена секреція естрогенів (переважання естрадіолу) призводить до надмірної проліферації багатошарового епітелію.
У жінок з менструальними порушеннями лейкоплакия шийки матки зустрічається в 13%, а у тих, чий менструальний ритм збережений – тільки в 3%.
3) Травми слизової різного генезу: аборти, пологи, діагностичні травмуючі маніпуляції, бар’єрні і сперміцидниє контрацептиви, некоректне використання вагінальних гігієнічних тампонів, агресивні статеві контакти та інші.
Лейкоплакія шийки матки на тлі травми слизових завжди поєднується з наявністю на шийці матки ектопії. Утворені мікропошкодження слизових нерідко заживають некоректно, це призводить до формування псевдоерозій, а лейкоплакія з’являється на одному з етапів її освіти.
З екзогенних факторів, що збільшують шанси розвитку лейкоплакії, можна назвати ендокринні патології (особливо цукровий діабет), деформацію імунного статусу.
Класифікація
Згідно морфологічними критеріями шеечная лейкоплакия підрозділяється на два різновиди: просту або проліферативну.
- Проста цервікальна лейкоплакия – це фонове зміна епітеліального шару, що представляє собою паракератоз або гіперкератоз. Для цієї форми патології характерно яскраво виражене ороговіння і потовщення поверхневого епітеліального шару, однак парабазальні і базальноклітинний структури не змінюються.
- Пролиферативная лейкоплакия – для цієї патологічної різновиди властиво порушення диференціації, проліферативні зміни всіх тканинних шарів і наявність атипових клітинних структур. Проліферативну форму відносять до передракових станів, її ще називають інтраепітеліальної цервікальної неоплазією або дисплазією шийки матки.

Симптоми лейкоплакії шийки матки
Захворювання не супроводжується специфічною клінічною картиною і суб’єктивними скаргами.
Найчастіше лейкоплакия шийки матки виявляється при черговому огляді гінеколога. У деяких випадках можуть бути присутніми непрямі симптоми лейкоплакии шийки матки – значні білі з неприємним запахом, контактні виділення невеликого об’єму крові після статевого акту.
При цьому біль не супроводжує лейкоплакии. Її поява асоціюється з появою ускладнень або інших захворювань.
Лейкоплакія і вагітність
Планувати вагітність при наявності лейкоплакии не рекомендується. Лікарі радять спочатку вилікувати захворювання, а потім приступати до зачаття.
На перебіг вагітності патологія впливу не робить. Але під впливом гормональних змін пошкоджені клітини епітелію можуть переродитися в злоякісну пухлину.
Додатковим провокуючим фактором у даному випадку є зниження імунітету.
Сама по собі лейкоплакия не перешкоджає зачаттю. Здатність до запліднення падає через причин, які спровокували патологію. Дуже часто гінекологічні захворювання супроводжуються ановуляцією.
Якщо недуга з’явився під час виношування дитини, терапію відкладають на післяпологовий період. Родова діяльність найчастіше здійснюється природним шляхом.
При інтенсивному розростанні рогових лусочок показано проведення кесаревого розтину.
фото
При лейкоплакії на шийці матки з’являються білі плями, які утворюються після структурних змін в нормальних тканинах. Ділянка ураження відрізняється від навколишньої здорової області кольором, підвищеною сухістю і відсутністю еластичності.
Нижче представлено як захворювання виглядає на фото:
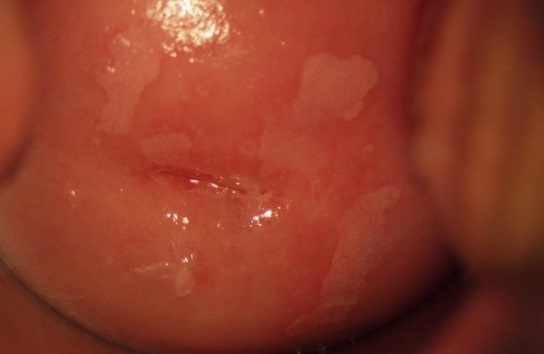
Подібне переродження тканин може відбуватися в області вульви і клітора. Там жінка може легко помітити патологічні зміни і вчасно звернутися до лікаря. Для ранньої діагностики проблем з шийкою матки необхідно проходити щорічні огляди у гінеколога і робити кольпоскопію.
діагностика
Діагностувати лейкоплакию шийки матки можна вже за характерними плям на поверхні, які виявляються при звичайному гінекологічному огляді. Для того щоб визначити, кератозом якого виду вражена шийка, чи існують в слизовій атипові або ракові клітини, наскільки глибока область поразки, використовуються такі методи обстеження:
- Загальний аналіз крові і сечі для встановлення наявності запальних захворювань органів сечостатевої системи.
- Біохімічний аналіз крові на цукор, білок (дозволяє діагностувати порушення обміну речовин, що сприяє виникненню гормонального зсуву в організмі).
- Аналіз крові на гормони. Необхідний для визначення співвідношення статевих і інших гормонів, від змісту яких залежить характер циклу, тривалість місячних.
- Аналіз крові на онкомаркери, на різні види інфекції.
- Бактеріологічний аналіз мазка з шийки матки для встановлення характеру мікрофлори.
- Біопсія тканин з поверхні шийки з наступним дослідженням під мікроскопом (гістологічний аналіз для визначення видів інфекції), кольпоскопический огляд шийки матки.
- УЗД органів малого тазу дозволяє виявити патології в будові і формі матки, наявність ділянок запалення в різних її відділах.
Всі ці методи визначають причину появи у жінки лейкоплакии шийки, ступінь небезпеки злоякісного переродження, дозволяють вибрати оптимальний спосіб лікування.
Лікування лейкоплакії шийки матки
Стратегія лікування визначається формою виявленої лейкоплакии шийки матки (простий або проліферативної). Цілями лікування служать усунення фонових захворювань і повне видалення патологічних вогнищ.
У разі простою лейкоплакии лікуванням займається лікар-гінеколог, якщо ж виявлено ознаки атипії, терапію захворювання визначає і проводить гінеколог-онколог.
Мета лікування – усунення уражених вогнищ шийки матки.
Питання про те, як лікувати лейкоплакію шийки матки найбільш ефективно, до сих пір не вирішено. Запропоновано досить багато способів впливу на патологічний осередок, зокрема:
- диатермокоагуляция;
- вплив рідким азотом;
- лазерне лікування лейкоплакії шийки матки за допомогою випромінювання високої інтенсивності;
- радіохвильова хірургія;
- загальне медикаментозне лікування;
- застосування ліків місцево.
Перед початком лікування необхідно переконатися, що у пацієнтки відсутні запальні захворювання вульви і піхви, викликані вірусами, хламідіями, трихомонадами, грибками. За свідченнями проводиться лікування відповідними антибактеріальними препаратами.
Медикаментозне лікування
Застосовуються також такі лікарські засоби.
- Антибіотики. Призначаються при супутніх статеві інфекції, наявності запалення, наприклад, в місцях расчесов. Якщо таких ознак немає, антибактеріальні препарати не використовуються.
- Противірусні. При виявленні супутнього ураження ВПЛ або ВПГ (вірусу простого герпесу).
- Імуномодулюючі. Часто включаються в схеми для підвищення резистентності організму. Це біологічні добавки, препарати з групи інтерферонів у вигляді свічок.
- «Солковагін». Це розчин, що складається з суміші кислот. Використовується для обробки шийки матки в місцях ураження, після чого в цих зонах формується місцевий невеликий опік тканин з їх подальшим відновленням. Звичайно потрібно дві-три процедури обробки з інтервалом в сім-десять днів. Але лікування «солковагин» не можна проводити при підозрі або наявності дисплазії або запалення.
Не рекомендується лікування лейкоплакії шийки матки народними засобами. Такі речовини, як масло обліпихи, масло шипшини, кошти на основі алое та інші популярні рецепти можуть посилити розмноження патологічних клітин і викликати появу атипових клітин. Радимо жінкам не ризикувати своїм здоров’ям, а лікуватися згідно з сучасними уявленнями.
Методи видалення лейкоплакии
Хірургічні методи, які можуть застосовуватися для лікування лейкоплакії шийки матки:
- Термокоагуляція . На уражену ділянку впливають електричним струмом, що призводить до опіку, відмирання ураженої епітелію і заміни його на здорові клітини. Процедура хвороблива, проста в проведенні, супроводжується високим ризиком кровотечі і тривалим загоєнням.
- Кріодеструкція . Лікування холодом вважається сучасним і високоефективним методом. Рідкий азот руйнує уражену область і атипові клітини припиняють розростатися. Процедура має безліч переваг – безболісність, високу ефективність, відсутність рубців.
- Лазеротерапія . Один з кращих методів лікування на сьогоднішній день. Процедура не вимагає знеболення, шийка матки швидко гоїться і не кровоточить. Метод безконтактний – пучок лазер обробляє патологічні клітини, після чого вони руйнуються. В кінці процедури на ураженій поверхні утворюється захисна плівка, яка попереджає проникнення інфекції в рану. Метод досить дорогий.
- Радіохвильова терапія . Також є безконтактний і ефективний метод, який руйнує вогнище лейкоплакии радіохвилями.
- Хімічна коагуляція . Уражена ділянка слизової обробляють препаратом Солковагін, який містить суміш кислот. Метод безболісний. Однак ефективний тільки при поверхневій лейкоплакии, так як засіб не проникає глибше 2 мм.
В кожному випадку необхідно зважити всі «за» і «проти» лікування. Особливу увагу слід приділяти жінкам, які планують вагітність або взагалі ще не народжували. Застосовувані оперативні технології по відношенню до них повинні мати на увазі мінімально можливе видалення тканин, інакше в майбутньому наслідки такого лікування лейкоплакії шийки матки можуть привести до проблем з виношуванням.
Деякі відгуки жінок:
- Євгенія, 27 років: коли виявили цервикальную лейкоплакию, лікар запропонувала на вибір – припікати або видаляти лазером. За рекомендацією знайомого гінеколога зупинилася на лезеротерапіі, про що анітрохи не шкодую. Процедура пройшла без ускладнень, швидко і безболісно. Рекомендую.
- Катерина, 38 років: мені лікували шеечную лейкоплакию традиційним припіканням. Ускладнень не було. Після лікування через півтора року благополучно народила сина. Тому можна сміливо сказати, що лікування пройшло вдало.
В післяопераційному періоді лікарі настійно рекомендують дотримуватися статевої спокій протягом 1,5 місяців. Також забороняється підйом вантажів, прийом гарячих ванн, походи в лазні і сауни.
Крім того, забороняється проведення спринцювань і використання гігієнічних тампонів. Необхідно дотримуватися і правила інтимної гігієни.
У перші 10 днів після будь-якого способу обробки шийки матки можлива поява рясних рідких виділень, що не повинно лякати жінку. Це реакція на лікування і свідчить про загоєнні поверхні рани.
профілактика
Для своєчасного виявлення патологічних змін всім жінкам настійно рекомендується проходити огляд у гінеколога не рідше 1 разу на 6 місяців.
У репродуктивному віці необхідно також вживати заходів щодо усунення порушень менструального циклу. Будь-які захворювання інфекційно-запального генезу вимагають своєчасної та адекватної терапії.
прогноз лікування
Так, повне вилікування гарантовано практично в 99%.
Прогноз при даному захворюванні сприятливий, в разі своєчасного лікування та усунення провокуючих чинників. В іншому випадку можливе рецидивирование процесу, а в 15% переродження лейкоплакії в дисплазію і злоякісне переродження шийки матки.
Лейкоплакія шийки матки: лікування, причини, симптоми, ознаки, фото

Патологічний переродження тканин з деструктивними змінами називається лейкоплакией. При відсутності своєчасного лікування захворювання призводить до небезпечних наслідків.
А тепер зупинимося на цьому докладніше.
Що таке «лейкоплакія шийки матки»?
Лейкоплакией називають патологічний процес в еластичної тканини, який призводить до її зроговіння, структурних і функціональних порушень. Лейкоплакія часто виникають на статевих органах жінок, одна з улюблених локалізацій захворювання – шийка матки.
Патологія дуже небезпечна і з часом може трансформувати здорові тканини в злоякісні утворення. Однак процес цей тривалий і розвивається роками, що дає можливість пацієнтки вчасно виявити проблему і почати правильну схему лікування.
Лейкоплакія шийки матки видно неозброєним поглядом при огляді гінеколога за допомогою дзеркала. Щоб переконатися в діагнозі, доктор може призначити додаткові обстеження.
Здорова тканина шийки матки дуже еластична, має рожевий однотонний колір і гладку поверхню. У нормі ця тканина не покривається роговим шаром, тому зміни в її структурі можуть відбутися тільки при патологічному процесі.
При лейкоплакії епітелій починає товщати. Цей процес відбувається нерівномірно, зачіпаючи окремі ділянки шийки матки. В уражених зонах виникає гіперкератоз, який проявляється у вигляді білих плям на тлі рожевої поверхні.
Основна маса пацієнток – жінки репродуктивного віку. Злоякісні трансформації тканин відбуваються у третини пацієнток з лейкоплакией.
Складність хвороби полягає в тому, що уражена область жінці не видно, тому симптоми часто виявляються на пізніх стадіях. Крім того, лейкоплакія рідко є самостійним захворюванням.
В основному, їй передують запальні процеси в придатках або інших ділянках статевих органів. Внаслідок цього, жінка може списувати початкові симптоми лейкоплакии на загострення попередніх проблем.
Як виглядає лейкоплакия шийки матки з фото

Подібне переродження тканин може відбуватися в області вульви і клітора. Там жінка може легко помітити патологічні зміни і вчасно звернутися до лікаря. Для ранньої діагностики проблем з шийкою матки необхідно проходити щорічні огляди у гінеколога і робити кольпоскопію.
Перші ознаки лейкоплакии шийки матки
У більшості випадків, захворювання виявляється випадково під час гінекологічного огляду. На початкових стадіях розвитку лейкоплакия не викликає ніяких характерних симптомів.
Деякі жінки відзначали, що їх турбують рясні виділення з піхви, дискомфорт і неприємні відчуття при статевому контакті.
Однак подібні ознаки зазвичай сприймають за молочницю або наслідки переохолодження.
Симптоми лейкоплакії шийки матки
Симптоми захворювання залежать від стадії його розвитку. На початковому етапі ознаки відсутні, після цього лейкоплакия переходить в просту, а потім в проліферативну форму.
- Проста. Таку форму діагностують, коли в шийці матки відбуваються фонові зміни. Тканини вже починають покриватися роговим шаром, значно потовщуватись і втрачати здатність нормально функціонувати. Патології відбуваються переважно в поверхневих шарах, а більш глибокі не пошкоджені. Білі бляшки не виступають над рівнем слизової і помітні тільки за кольором. Імунна система намагається впоратися із запальним процесом, тому жінка помічає рясні виділення, які часто мають неприємний запах. Після статевого акту може з’являтися кровоточивість. Почуття свербіння і печіння виникає, якщо патологічний процес зачіпає прилеглі тканини піхви. Гінеколог під час огляду бачить тонку білу плівку, яка е знімається ватним тампоном. При спробі її видалити, тканину лійки матки починає кровоточити.
- Пролиферативная. Деструктивним змінам піддаються всі верстви шийки матки. Через зроговіння і порушення трофіки з’являються нові атипові клітини. На цьому етапі захворювання вважається передракових станом. Кількість білих плям збільшується або ж вони зливаються і займають велику поверхню шийки. Може відбуватися нашарування наростів, через що тканини органу виглядають горбистими і роздутими. На цій стадії неприємні симптоми у жінки посилюються, свербіж турбує постійно, а пошкоджена слизова вже не загоюється. Статеві контакти повністю виключаються, так як доставляють біль. Патологічні ділянки слизової відрізняються підвищеною сухістю, через що виникають тріщини, ерозії і виразки. При попаданні будь-якої інфекції легко починається запальний процес і нагноєння. Гінеколог при огляді бачить білий наліт,який виступає над поверхнею звичайної тканини. Білястих утворень досить багато, вони можуть віддалятися ватним тампоном, відкриваючи рожеві ділянки шийки матки.
Коли захворювання набуває злоякісний характер, лікування можливе тільки хірургічним шляхом. Насторожуючі ознаки, за якими можна визначити поява атипових клітин:
- різке збільшення площі ураження;
- поява виразок, бородавок або інших розростань в центрі бляшок;
- нерівномірна щільність бляшок.
Жінкам рекомендується частіше приходити на огляд, щоб вчасно виявити небезпечні симптоми.
Причини і профілактика лейкоплакии шийки матки
Точна причина захворювання не з’ясована. Велику роль в механізмі виникнення лейкоплакії медики відводять збоїв в роботі гормональної та імунної системи.
Але якщо лейкоплакия вульви виникає переважно у жінок в період менопаузи, то подібні проблеми з шийкою матки зачіпають молодшу вікову категорію, в якій пацієнтки знаходяться в репродуктивному віці.
Це дає підстави припускати, що лейкоплакія є ускладненням запальних гінекологічних захворювань – ерозії шийки матки, запалення придатків і інших.
До пусковим факторів, які можуть активувати процес лейкоплакии або в кілька разів збільшити ймовірність її появи, відносяться:
- Гормональні порушення. Збої в роботі складної регулюючої системи гіпоталамус-гіпофіз-яєчники призводять до надлишку естрогену і нестачі прогестерону. Спочатку це може проявлятися нерегулярним менструальним циклом, гіперплазію ендометрія, появою міоми матки та іншими патологіями.
- Запальні процеси в статевих органах – вагініти, цервіцити, аднексити, ендометрити.
- Порушення обміну речовин. Негативно позначається на стані тканин, погіршує їх функції і з часом призводить до структурних змін. Системні порушення можуть також спровокувати зміни гормонального фону. Сюди відносяться цукрових діабет, ожиріння, проблеми з щитовидною залозою.
- Ослаблення імунітету. Імунодефіцит, особливо тривалий, а також прийом вітамінів і деяких лікарських препаратів, може спровокувати розвиток інфекційно-запальних процесів, які приведуть до атрофічних змін в тканинах.
- Механічні ушкодження шийки матки. Неакуратний секс, розриви при пологах, абортивні і інші пошкодження порушують цілісність слизової і стають пусковим механізмом для розвитку лейкоплакії.
- Інфекції. Інфекційні захворювання можуть виникнути самостійно, а також бути наслідком зниженого імунітету. У жінок з лейкоплакией в мазках часто виявляють хламідії, уреаплазми, вірус папіломи, герпес або інших збудників.
Механізм розвитку патології наступний:
- Один з провокуючих чинників, перерахованих вище, сприяє розвитку запального процесу на слизовій шийки матки.
- Активізуються процеси, які призводять до гіперкератізаціі поверхневого шару.
- Змінюється структура епітеліальних клітин, з них формуються рогові лусочки і бляшки.
- Поступово патологія зачіпає більш глибокі шари тканини і розширюється.
Рекомендації щодо профілактики захворювання наступні:
- Необхідно своєчасно лікувати запальні процеси і ерозії, які виникають в статевих органах.
- Обов’язково відвідувати гінеколога мінімум раз на рік для раннього виявлення патологічних процесів.
- Рекомендується застосовувати методи бар’єрної контрацепції і не допускати абортів.
- Жінка повинна підтримувати вагу в межах норми, а також дбати про психоемоційному стані – більше відпочивати, зменшити стресові ситуації.
діагностика
Лейкоплакія має характерний зовнішній вигляд і доктор може поставити попередній діагноз після звичайного гінекологічного огляду. Однак для підтвердження патології необхідна комплексна оцінка стану здоров’я жінки. При цьому враховуються як суб’єктивні скарги, так і результати лабораторних аналізів.
Діагностика лейкоплакії шийки матки включає наступні заходи:
- Прийом гінеколога. На ньому лікар запитує про скарги пацієнтки, дізнається анамнез і супутні захворювання, візуально оцінює клінічну картину шийки матки і стінок піхви.
- Бактеріологічне дослідження мазків. Біоматеріал для аналізу береться з шийки матки і піхви. У ньому визначають склад мікрофлори, а також виявляють штам збудника, якщо він присутній.
- Цитологія. Необхідна для діагностики якісного складу клітин. Мазки беруться з трьох зон статевих шляхів спеціальним інструментом – щіточкою. При лейкоплакії в мікроскопі виявляються нормальні клітини багатошарового епітелію, в яких з’являється патологічний кератоз. При запущеному процесі можуть виявлятися атипові клітини або ж зміна щільності і кольору епітелію.
- Кольпоскопія. Одне з найбільш інформативних досліджень в гінекології. Результати кольпоскопії мають важливе значення для постановки діагнозу і виявлення патологій, які не видно неозброєним поглядом навіть досвідченому лікарю. Кольпоскоп багаторазово збільшує досліджувані тканини, завдяки чому виявляються атипові клітини, і з’являється можливість виміряти вогнища ураження. Гінеколог проводить пробу Шиллера – фарбування тканин йодом. При цьому атипові клітини залишаються незабарвленими. За допомогою кольпоскопії можна помітити білі зони мінімального розміру, які лікар не зміг би побачити без апарату. Таким чином, жінці ставиться правильний діагноз і призначається своєчасне лікування. Ознакою передраковий стан є мозаїчне будова тканин, яке видно за результатами дослідження.
- Фізіологія людини. Для дослідження проводиться біопсія – паркан шматочка тканини з найбільш підозрілої ділянки шийки матки для детального вивчення. Гістоскопіческое дослідження дає можливість оцінити глибину ураження і виявити атипові клітини. Така процедура проводиться за наявності насторожують симптомів – нерівномірного потовщення, зроговіння, зернистості і інших.
Читайте також: Гормони для збільшення і зростання грудей
Також можуть призначатися додаткові дослідження, в залежності від супутніх порушень здоров’я жінки – імунограма, діагностика функцій яєчників, гормональна панель.
Пацієнтки з лейкоплакией спостерігаються у кількох фахівців – ендокринолога, гінеколога, психотерапевта, онколога.
Лікування лейкоплакії шийки матки
Тактика лікування залежить від ступеня пошкодження шийки матки і супутніх патологій. Ефективних методів для відновлення ділянки тканини, ураженої лейкоплакией, поки немає. При великому або глибокому ураженні призначається оперативне втручання, при легкому прояві і простій формі захворювання намагаються використовувати консервативні методи.
Перша мета терапії – зменшити запальний процес і позбутися від інфекції. Лікарські засоби підбираються з урахуванням виявленого штаму збудника.
При необхідності корекції гормонального фону призначаються препарати на основі жіночих гормонів, які можуть використовуватися як внутрішньо, так і зовнішньо.
Паралельно з усуненням основної причини призначається симптоматичне лікування, яке спрямоване на полегшення стану пацієнтки і зменшення клінічних проявів.
Після купірування свербежу та інших проявів лейкоплакии, а також елімінації збудника, починається підтримуюча терапія. Її мета – відновити здорову структуру тканин, активізувати регенерацію і підвищити захисні сили організму.
Хірургічні методи, які можуть застосовуватися для лікування лейкоплакії шийки матки:
- Термокоагуляція. На уражену ділянку впливають електричним струмом, що призводить до опіку, відмирання ураженої епітелію і заміни його на здорові клітини. Процедура хвороблива, проста в проведенні, супроводжується високим ризиком кровотечі і тривалим загоєнням.
- Кріодеструкція. Лікування холодом вважається сучасним і високоефективним методом. Рідкий азот руйнує уражену область і атипові клітини припиняють розростатися. Процедура має безліч переваг – безболісність, високу ефективність, відсутність рубців.
- Лазеротерапія. Один з кращих методів лікування на сьогоднішній день. Процедура не вимагає знеболення, шийка матки швидко гоїться і не кровоточить. Метод безконтактний – пучок лазер обробляє патологічні клітини, після чого вони руйнуються. В кінці процедури на ураженій поверхні утворюється захисна плівка, яка попереджає проникнення інфекції в рану. Метод досить дорогий.
- Радіохвильова терапія. Також є безконтактний і ефективний метод, який руйнує вогнище лейкоплакии радіохвилями.
- Хімічна коагуляція. Уражена ділянка слизової обробляють препаратом Солковагін, який містить суміш кислот. Метод безболісний. Однак ефективний тільки при поверхневій лейкоплакии, так як засіб не проникає глибше 2 мм.
Жінки повинні пам’ятати, що в разі лейкоплакии ніякі народні кошти не будуть ефективні. Самолікування може тільки погіршити перебіг хвороби і прискорити появу атипових клітин.
Після лікування будь-яким методом рекомендується дотримуватися статевої спокій протягом 1,5 місяців, а також забороняється підйом вантажів, гарячі ванни, використання тампонів.
Вогнищева лейкоплакия шийки матки: причини і лікування
Біла бляшка. Вогнищева лейкоплакия шийки матки виникає порівняно рідко (близько 5% від усіх цервікальних захворювань), але може стати основою для злоякісної пухлини.
 Біла бляшка
Біла бляшка
Вогнищева лейкоплакия шийки матки
Пленкабелого кольору на тканинах зовнішньої шєєчной поверхні. Гиперкератоз або паракератоз. Незалежно від назви або прічінивознікновенія, вогнищева лейкоплакия шийки матки – це локальне скопленіеороговевшіх (сухих) клітин в тому місці, де цього не повинно бути (в нормеповерхность шийки покрита багатошаровим неороговевающим епітелієм).
Найчастіше безсимптомно (жінку нічегоне турбує), але – в досить великому відсотку випадків (близько 30%) ділянку гіперкератозаможет стати основою для злоякісного переродження. Саме тому нельзяоткладивать на «потім» обстеження та лікування паракератозной бляшки.
причини лейкоплакії
Внутрішні зовнішні чинники. Виділяють наступні найбільш часті причини вознікновеніябелой бляшки:
- Гормональнийдісбаланс (багато естрогенів, мало прогестерону), що запускає гіперпластіческіепроцесси в репродуктивних органах і виявляється порушеннями менструальногоцікла;
- Возрастноеослабленіе імунного контролю і захисту;
- Частаятравматізація шийки матки (повторні біопсії і припікання, розриви в пологах і медичної аборти, діагностичні та лікувальні гінекологічні процедури);
- Рецідівірующеехроніческое запалення (цервіцит, кольпіт, вагіноз).
Лейкоплакія на шийці матки частіше всегообнаружівается у жінок за 40, мають в минулому багатий гінекологіческійанамнез (проблеми з місячними, багаторазове лікування ерозії і рецідівірующеговагініта, багато штучних абортів і кілька пологів).
виявлення гиперкератоза
Вбольшінстве випадків жінка може навіть не здогадуватися про наявність проблеми: пріпрофілактіческом огляді лікар зверне увагу на білу плівку на наружнойшеечной поверхні і поставить первинний діагноз. Частина пацієнток звертається кдоктору зі скаргами на збільшення кількості вагінальних Белей та / ілікровомазанье після інтимної близькості.
На перший етапі обстеження необхідно детально розповісти лікареві про особенностяхдетородной функції, про всі жіночих захворюваннях і гінекологіческіхпроцедурах. Потім проводиться кольпоскопія – огляд зовнішньої частини шийки маткіпод мікроскопом.
При великому збільшенні можна максимально точно оцінити масштабпораженія і оцінити ризик злоякісного переродження.
У всіх випадках надобрать мазок на онкоцитологию з цервікального каналу і біопсію шийкових тканин, на основі яких виділяють 2 варіанти лейкоплакии:
- Проста (доброякісна);
- Атипова (передракова).
Чим вище ризик виникнення дисплазії і ракашейкі матки, тим радикальніше тактика терапії.
Вогнищева лейкоплакия шийки матки: тактика лікування
Нітаблеткамі, ні свічками гиперкератоз не вилікувати. При виявленні хроніческойінфекціі спочатку треба провести антимікробну терапію, щоб предупредітьвоспалітельние ускладнення. Доброякісна (проста) лейкоплакія лечітсяпроще: цілком достатньо виконати криодеструкцию паракератозного ділянки іліпріжечь патологію лазером. До безперечних достоїнств лазеротерапії відносяться:
- Безболі під час і після процедури;
- Безкровотеченія з рани за рахунок коагуляції тканин і судин;
- Безвоспалітельних ускладнень;
- Безрубцеве деформацій цервікального каналу;
- Без проблем з майбутнім загоєнням.
Прівиявленіі атипової лейкоплакии лікування проводиться, як при передраку шийкиматки (краще видалити орган, щоб гарантовано попередити вознікновеніецервікального раку).
Як правило, вогнищева лейкоплакия шийки матки – процес доброякісний, але завжди потрібно пам’ятати про ризик появи передракових змін: навіть після проведення лазеротерапії, необхідно продовжити спостереження у лікаря, відвідуючи фахівця не рідше 1 разу на рік.
Опубліковано у Гінекологія з мітками хвороби, гінекологія, діагностика, лікування, передрак. Додайте в закладки постійне посилання.
Лейкоплакія шийки матки: чи почнеться рак – залежить від вас
Лейкоплакія – це ураження слизової оболонки, яке характеризується зроговінням епітеліальної тканини. Ця патологія відноситься до передракових уражень.
Особливості симптоматики і лікування лейкоплакії
Лейкоплакія може утворитися на слизовій оболонці порожнини рота, губ, на поверхні клітора у жінок, вульве, в піхву і на шийці матки. Як правило, це захворювання зустрічається у людей репродуктивного віку. Лейкоплакія шийки матки проявляється зроговінням епітеліальної тканини, що не є нормальним фізіологічним станом.
Захворювання може ніяк не проявляти себе клінічно і діагностується лише при проведенні кольпоскопічного обстеження у гінеколога.Леченіе лейкоплакии шийки матки полягає в ретельному дотриманні всіх рекомендацій лікаря, і проводиться комплексно.
Гінеколог призначає медикаментозну терапію, фізіопроцедури, дотримання спеціальної дієти і виконання фізичних вправ.
Лейкоплакія шийки матки, або гіперкератоз відноситься до патологічних процесів, які ведуть до розвитку раку. Тому захворювання потрібно обов’язково лікувати.
Види і форми захворювання
Лейкоплакія буває:
- луската – сильно виражена і може бути діагностована навіть при вагінальному огляді пацієнтки на гінекологічному кріслі;
- проста – слабо виражена, при звичайному огляді на кріслі непомітна, може бути діагностована тільки при проведенні розгорнутої кольпоскопії.
Форми захворювання:
- плоска – іноді може виникати відчуття стягування слизової оболонки. При відсутності лікування вогнище ураження мутніє і при огляді стає схожий на перламутр, трохи виступає над поверхнею слизової оболонки;
- бородавчаста – ділянки ураженої слизової оболонки мають різкі обриси і деяку горбистість;
- ерозивно – на уражених ділянках слизової оболонки на тлі інших симптомів з’являються тріщини, що кровоточать поверхні.
Правильний і остаточний діагноз може бути поставлений тільки після ретельного гістологічного вивчення зразка, взятого з зміненого ділянки слизової оболонки.
Як виглядає лейкоплакия
Чому розвивається лейкоплакія шийки матки
Механізм утворення лейкоплакии, як і причини розвитку патології, ще не вивчені вченими в повній мірі. Але вже відомо, що це гормонозависимое захворювання. Передумови для розвитку патології – гормональні збої і брак естрогену. Ученими також доведено, що головна роль в утворенні лейкоплакии слизових оболонок належить папіломавірусу людини (ВПЛ).
Сприятливі фактори, що стимулюють швидкий розвиток хвороби – хронічні захворювання – кольпіти, вагініти і травми зовнішніх статевих органів. Також розвитку лейкоплакії шийки матки сприяють порушення в роботі ендокринної системи, що відповідає за гормональний фон, і зниження імунної функції організму.
До причин розвитку лейкоплакії шийки матки можна сміливо віднести і хламідійну інфекцію.
Клінічна картина захворювання
Сама по собі лейкоплакия ніяк не проявляється клінічно. Найчастіше жінка дізнається про патологію випадково, на профілактичному огляді у гінеколога, або при зверненні з іншим гінекологічним захворюванням.
Далеко не всі жінки регулярно відвідують гінеколога з метою профілактики.
Найчастіше пацієнтка приходить на прийом, коли її щось турбує, тоді при розгорнутому огляді і виявляється наявність лейкоплакії шийки матки.
Але так як це вже передраковий стан, лікування та спостереження таким пацієнткам чекає тривале. А при уважному ставленні до здоров’я, все могло б бути і по-іншому.
Регулярне відвідування лікаря-гінеколога – запорука жіночого здоров’я і нормального функціонування репродуктивної системи.
діагностика лейкоплакії
Діагностувати лейкоплакию можна на підставі розгорнутого огляду слизової. Для цього гінеколог призначає розширену кольпоскопію, а потім вивчає матеріал, взятий для гістології та цитології (аналіз структури клітин).
Читайте також: Вивчаємо анатомію матки жінки
Виявлення атипових (не властивих здорової тканини) клітин при цитологічному вивченні матеріалу свідчить про трансформації лейкоплакії в рак.
При розширеній кольпоскопії слизову оболонку шийки матки фарбують розчином Люголя, після чого можна неозброєним оком побачити вогнища ураження. Ділянки з ороговілі епітелієм не фарбується і виділяються на тлі здорових ділянок слизової оболонки.
Лейкоплакія шийки матки – це доброякісне новоутворення, яке може перерости в злоякісне ураження з появою атипових клітин, при відсутності адекватної та своєчасної терапії.
В обов’язковому порядку пацієнтці показано обстеження на ВПЛ.
лікування лейкоплакії
Лікування лейкоплакії шийки матки проводиться за допомогою різних методів, які саме, вирішує хірург-гінеколог. У розпорядженні лікаря: кріодеструкція, діатермокоагуляція (припікання), електрохірургія і лазер.
Вартість послуг онколога в Університетській клініці
| послуга | Ціна, руб. |
| Прийом (огляд, консультація) лікаря-онколога, кандидата наук, доцента, головного лікаря, Савінова П.А., первинний | 2500 |
| Прийом лікаря-онколога, кандидата наук, доцента, головного лікаря, Савінова П.А., повторний | 2000 |
| Прийом (огляд, консультація) лікаря-онколога, кандидата наук, доцента, головного лікаря, Савінова П.А., первинний з розширеною Відеокольпоскопи | 4500 |
| Контрольний прийом за результатами лікування (огляд, кольпоскопія, рекомендації) | 3500 |
| Відеокольпоскопія, розширена, цифрова | 2500 |
| Біопсія шийки матки (1 фрагмент, без вартості гістологічного матеріалу) | 2500 |
| Біопсія вульви (1 фрагмент, без вартості гістологічного матеріалу) | 3200 |
| Всі ціни ⇒ |
Раніше основними методами лікування лейкоплакії були диатермокоагуляция і кріодеструкція. Але зараз ці методики використовують все рідше. Припікання уражених ділянок слизової оболонки має високу ефективність, але часто призводить до виникнення ускладнень:
- кровотечі під час проведення процедури;
- кровоточивість слизової в період відторгнення замороженого епітелію;
- стенозу каналу шийки матки;
- синдром коагульованої шийки матки (рубцювання, порушення кровопостачання);
- розвиток ендометріозу.
лазерне лікування
Максимально ефективно лейкоплакия лікується за допомогою лазерної коагуляції.
Лазерний вплив проводиться в першій половині менструального циклу, обов’язково в умовах поліклініки, або стаціонару. Процедура безболісна, тому наркоз не буде потрібно. Загоєння слизової оболонки залежить від ступеня і розміру ураження лейкоплакией.
Переваги лазерного лікування:
- безпеку;
- не викликає кровотечі під час проведення процедури;
- не пошкоджує навколишнє здорову тканину слизової, так як лікар може регулювати глибину впливу;
- не провокує утворення струпа.
місцеве лікування
Що стосується місцевого лікування лейкоплакії, в гінекології використовують препарат Солковагін. Ефективність такого лікування висока, але метод підходить тільки для жінок, які ще не народжували.
Комплексне лікування – ідеальний підхід до лейкоплакии
Будь-який метод впливу на патологічно змінений ділянку слизової оболонки не принесе очікуваного ефекту, якщо лікування не буде комплексним.
Комплексне лікування лейкоплакії шийки матки поєднує застосування гормональних, антибактеріальних препаратів, цитостатиків, імуномодуляторів, вітамінотерапії і лазерного або хірургічного лікування.
Як правило, на початковому етапі розвитку захворювання пацієнтці призначають фізіотерапевтичне лікування, прийом полівітамінних препаратів і дотримання спеціальної дієти.
Жінці рекомендують ретельно стежити за гігієною статевих органів, регулярно з’являтися на прийом до гінеколога і уникати емоційних напружень. При сильно вираженої деформації слизової оболонки шийки матки постає питання про ампутацію шийки або виконанні спеціальної операції, яка передбачає видалення частини шийки.
Лейкоплакія повинна обов’язково лікуватися, так як ігнорування патології веде до трансформації в рак шийки матки.
профілактика захворювання
Щоб уникнути розвитку лейкоплакії, жінкам потрібно дотримуватися простих правил:
- Регулярно спостерігатися в гінекології. Якщо немає тривожних симптомів, як мінімум два рази на рік відвідувати гінеколога. При наявності таких потрібно обстежитися негайно;
- Не допускати стресів і не переохолоджуватися . Обидва ці фактори призводять до зниження імунного захисту жіночого організму і роблять його вразливим для розвитку патологічних станів;
- Вести розумний спосіб життя. Статеве життя повинна бути регулярної, з одним статевим партнером. Не допускайте безладних сексуальних контактів, використовуйте презерватив, якщо у вас немає постійного партнера. Під час незахищеного сексу може відбутися інфікування вірусом папіломи людини, що в подальшому спровокує розвиток лейкоплакії.
Щоб уберегти себе від такої неприємної патології, як лейкоплакія, необхідно своєчасно лікувати гінекологічні захворювання.
Поділитися посиланням:
схоже
Лейкоплакія шийки матки: симптоми і лікування
Лейкоплакія шийки матки – захворювання слизової оболонки, яке характеризується різким потовщенням і посиленням зроговіння епітелію. Зовні патологія нагадує білі бляшки або наліт. Цей стан є передракових, тому вимагає своєчасного лікування. Після переродження клітин і лікування раку шийки матки жінка стає безплідною.
Існує два види лейкоплакії: плоска і бородавчаста. На шийці матки розвивається тільки захворювання першого виду.
Основною причиною захворювання вважається порушення гормонального фону в поєднанні з ослабленим імунітетом. В організмі відбувається збій в роботі гіпофіза, яєчників і матки. Виникає дефіцит прогестерону з підвищеним рівнем естрогену. Це призводить до припинення овуляцій і гіперпластичних процесів в дітородних органах. В першу чергу реагує шийка матки.
Може розвинутися патологія і з таких причин:
- Інфекційні захворювання.
- Хімічні і механічні пошкодження епітелію.
- Впровадження папіломавірусу, уреаплазми, хламідій, герпесу.
Все це порушує функціонування епітеліальної тканини і викликає кератінізацію клітин. Утворюються невеликі рогові лусочки, що формують один великий або кілька маленьких осередків ураження.
Факторами ризику в даному випадку є:
- Важкі пологи з розривами шийки і застосуванням медичних інструментів.
- Аборти і діагностичні вискоблювання.
- Безладне статеве життя.
- Медикаментозні припікання і коагуляція ерозій.
Класифікація лейкоплакии шийки матки
Патологія підрозділяється на два види:
- Проста лейкоплакія – скупчення ороговілих клітин у вигляді бляшки. Переважно вони складаються з кератину, який присутній в шкірі, волоссі і нігтях.
- Лейкоплакія з атипией – структура клітинного скупчення істотно змінена. Присутній одне збільшене ядро і кілька маленьких ядер навколо нього. Швидкість поділу клітин прискорена, захворювання розвивається дуже швидко.
Симптоми лейкоплакії шийки матки
Захворювання протікає безсимптомно. Виявляється воно при профілактичних оглядах або зверненнях до гінеколога з іншого приводу.
У рідкісних випадках пацієнтки скаржаться на болі і дискомфорт, однак це, як правило, пов’язане з супутніми патологіями.
Так, при запаленні піхви або зміни тканин шийки матки статеві контакти стають болючими, а після них спостерігаються кров’янисті виділення. Між інтимними актами також бувають виділення з неприємним запахом.
Лейкоплакія проглядається при огляді в гінекологічному кріслі в дзеркалах. На ранніх стадіях вона виглядає як біляста плівка, яку неможливо зняти ватяним тампоном. При спробах відокремити її інструментами на місці відшаровування з’являється кров.
У більш запущених випадках розвивається бородавчаста лейкоплакія. Її плівка товщі, вона може підніматися над слизової на один-два міліметри. Наліт можна видалити ватою, а на місці відокремленого ділянки плівки залишається блискучий рожевий слід. Бляшки лейкоплакии мають овальну або круглу форму.
Постановка діагнозу лейкоплакії
Після огляду та попередньої діагностики потрібне уточнення. Для цього призначається кольпоскопія – огляд піхви і шийки матки в десятикратному збільшенні за допомогою спеціального приладу кольпоскопа.
Одночасно з оглядом проводять диференціальну діагностику з ерозією, клопотів, конділоматоза, раком шийки матки, молочницею, метаплазией.
Крім кольпоскопії призначаються:
- цитологічний аналіз білого нальоту;
- біопсія під кольпоскопическим контролем (для виявлення передраковий стан);
- бакпосев на урологічні інфекції, в тому числі на вірус папіломи людини;
- встановлення гормонального статусу.
- За результатами зазначених досліджень призначається схема лікування.
Як лікувати лейкоплакію шийки матки
Тактика лікування залежить від форми захворювання – простий або атипової. Мета лікування полягає не тільки в усуненні бляшок, а й в позбавленні пацієнтки від супутніх патологій. Більшості жінок призначають антибактеріальні та противірусні препарати, що залежить від виявлених під час аналізів мікроорганізмів. Обов’язкове застосування протизапальних засобів.
Застосовуються такі методи видалення лейкоплакии шийки матки:
- Кріодеструкція – вплив на уражену ділянку окисом азоту протягом 0,5-2 хвилин. У рідину занурюється кріозонд, який потім вводиться в шийку матки пацієнтки. Після замерзання води в патологічних тканинах він відтає і акуратно витягується, тканини бляшки видаляються.
- Радіохвильова хірургія – видалення за допомогою високочастотних радіохвиль, що руйнують структуру патологічних клітин.
- Аргоноплазменной коагуляція – методика, схожа з радіохвильовим видаленням, але посилена впливом газу аргону.
- CO2-вапоризация (лазерне видалення) – випарювання клітин бляшок світловим потоком під високою температурою. Здорові тканини не нагріваються і не травмуються.
- Хімічне видалення – припікання лейкоплакии шийки матки препаратом «Солковагін». Речовина проникає в тканини на глибину до 2 мм і викликає відмирання клітин бляшки. Лікування безболісно. Чи не застосовується при атипової лейкоплакии.
- Диатермокоагуляция – припікання з використанням електричного струму і високих температур.
Процедури проводяться амбулаторно, стаціонарного спостереження не потрібно. На повне відновлення після припікання лейкоплакии шийки матки або інших операцій потрібно від двох до восьми тижнів. Статеве життя на період лікування і реабілітації повністю виключається. Гормональна контрацепція протипоказана.
Лікування лейкоплакії шийки матки повинно виконуватися тільки під наглядом лікаря. Категорично забороняється використання народних коштів. Це може згладити симптоми захворювання, але не усунути їх. В результаті постановка діагнозу ускладнюється, а лікування може не принести позитивного результату.
Лейкоплакія шийки матки і вагітність
Якщо захворювання виявилося при плануванні зачаття, лікарі настійно рекомендують вилікуватися ще до вагітності. Лейкоплакія ніяк не впливає на ріст і розвиток плода, що не ускладнює пологи. Разом з тим при вагітності знижується рівень імунітету жінки. Через це захворювання швидко прогресує, різко зростає ризик переродження клітин в рак.
У разі діагностування вже під час виношування плоду лікування відкладають до післяпологового періоду. Для природних пологів перешкод немає за винятком випадку швидкого зростання бляшок з поширенням на стінки піхви. У цій ситуації показано кесарів розтин.
Кількість прочитань: