Шийка матки захищена від проникнення інфекції, однак ослаблення імунітету або значне обсіменіння статевих шляхів хвороботворними мікроорганізмами сприяє виникненню запалення на її оболонки.
Особливістю ураження слизової оболонки шийки матки визнана слабка доступність патології препаратів і процедур місцевого дії (після впровадження в підслизовий шар свічки і мазі стають неактивні).
При цьому висока ймовірність поширення захворювання на матку, придатки і очеревину.
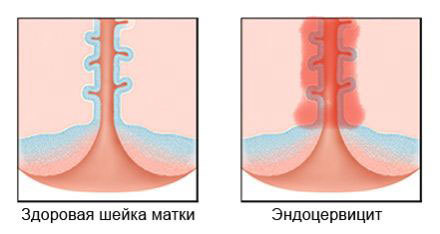
ендоцервіцит
Ендоцервіцит шийки матки являє собою запальний процес в цервікальному каналі шийки матки. Ця патологія формується на тлі захворювання репродуктивної системи і не буває ізольованою. З огляду на відсутність виражених симптомів, запалення шийки матки визначається при оглядах у гінеколога під час профілактичних консультацій.
Класифікація
Цервіцит і ендоцервіцит мають внутрішній поділ (класифікацію) в залежності від поширеності процесу і агента, що викликав поразка:
- за характером прояву:
- гострий цервіцит,
- підгострий цервіцит,
- хронічний цервіцит;
- за типом мікроорганізму, що викликав поразка:
- специфічний екзоцервіціт,
- неспецифічний екзоцервіціт;
- за активністю розвитку запалення шийки матки підрозділяється на:
- мінімальний ендоцервіцит,
- помірний ендоцервіцит,
- виражений ендоцервіцит.
симптоми
Захворювання має виражену клінічну картину в фазу гострого процесу і при підгострому цервіциті. Серед симптомів:
- виділення (білі) пінистого характеру, що нагадують гній і супроводжуються неприємним запахом;
- свербіж і виражене роздратування вульви (при огляді визначається набряк і гіперемія);
- біль при статевому контакті, кров’янисті виділення після інтимного зв’язку за рахунок пошкодження запалених судин;
- біль носить тягне виснажливий характер, локалізується внизу живота і попереку, може віддавати в пах;
- дизурія – хворобливе сечовипускання;
- протягом усього циклу спостерігаються мажуть виділення з піхви.
Рада ! Будь-яке порушення репродуктивної системи повинно стати приводом для відвідування гінеколога, самолікування, підібране невірно може стати причиною важких ускладнень або призвести до поширення інфекції по сечостатевій сфері або всьому організму.
види
Запалення шийки матки має свої особливості в залежності від етіології та поширеності процесу. Лікування запалення НЕ буде повноцінним без урахування виду патології.
гострий
Початкова фаза, що триває до 6 тижнів, характеризується яскраво вираженою симптоматикою на тлі підвищення температури тіла і проявляється після менструації. прояви:
- рясні виділення гнійного характеру;
- набряк вульви і піхви, який визначається неозброєним поглядом;
- сильно виражене почервоніння (гіперемована слизова піхви);
- порушення сечовипускання на тлі вираженої хворобливості;
- виражений больовий синдром нижньої частини живота, рідше попереку.
Гострий ендоцервіцит частіше має бактеріальну природу (гонококовий), також збудником гострого запалення шийки матки може стати проникнення:
- мікоплазми,
- стрептококів,
- ентерококів,
- хламідій,
- вірусів.
хронічний
Вчасно не діагностоване запалення цервикального каналу, що залишився без лікування, призводить до хронізації процесу. У період ремісії захворювання нічим не проявляється, загострення протікає по типу гострого або підгострого процесу, проте симптоматика згладжена і може залишатися непоміченою.
Причини хронічного цервіциту:
- патогенні грибки (кандидоз);
- дисбаланс гормонів;
- вірусні інфекції.
Важливо ! Тривалий перебіг цервицита у жінок призводить до потовщення шийки матки, утворення кіст і інфільтратів. Формування структурних змін ускладнює лікування патології.
атрофічний
Причини цервицита атрофічного – це неспецифічні форми патології і пошкодження шийки матки при медичних маніпуляціях. Виникає вкрай рідко, погано піддається лікуванню в зв’язку з деструкцією оболонок шийки.

вірусний
Вірусний цервіцит не має специфічних симптомів, що значно ускладнює постановку діагнозу.
Можливі такі форми запалення, викликані різними збудниками:
- ВПЛ цервіцит (викликаний вірусом папіломи людини);
- Герпетичний цервіцит (активує виру простого герпесу);
- Запалення цервікального каналу на тлі ВІЛ-інфікування.
Діагноз підтверджується тільки лабораторними методами, візуально лікар може лише запідозрити інфекцію, набряк і гіперемія часто відсутні.
кістозний
Кістозний цервіцит характеризується формуванням новоутворень доброякісного характеру (кіст) в локалізації шийки матки. Виявляється при огляді у гінеколога. Не має вираженої клінічної картини.
лімфоцитарний
Лімфоцитарний цервіцит (фолікулярний цервіцит) вражає жінок періоду менопаузи, протікає приховано. Формування доброякісного новоутворення вимагає детального вивчення будови пухлини.
Великий ризик розвитку злоякісного процесу (лімфосаркоми). Формується екзоцервіціт в результаті просочування тканини шийки матки лімфоцитами на тлі відбуваються в організмі перебудов.
кандидозний
Кандидозний цервицит являє собою ускладнення молочниці шийки матки, при якому оболонка запалюється під впливом патогенних мікозів роду кандида.
хламідійний
Хламідійний цервіцит вражає жінок репродуктивного віку, часто змінюють статевих партнерів, або передається від статевого партнера, який страждає на хламідіоз. Клініка хвороби з’являється через 20 днів від інфікування. Симптоми слабо виражені, часто повністю відсутні.
Можливі прояви хламідійної інфекції:
- мізерні виділення з піхви визначаються як слиз, можуть бути з домішкою гною;
- набряк шийки матки;
- слабко виражені болі внизу живота.
Діагноз ставиться на підставі лабораторних досліджень (дослідження мазка + ІФА).
при вагітності
При плануванні вагітності, проходженні обстеження і лікування виявлених патологій ураження шийки матки у вагітних практично не зустрічається. Однак розвиток плода на тлі кольпіту і ендоцервіциту може привести до ряду ускладнень.
- Проникнення інфекції в порожнину матки і поразки плодових оболонок провокує недорозвинення плоду або викидень (на ранній стадії вагітності);
- Затримка росту плода, недорозвинення або передчасні пологи спровокує гострим запаленням шийки матки в другій половині вагітності;
- Цервіцит небезпечний і при розвитку в останні дні перед пологами. Народження дитини від матері з гострим запаленням шийки може стати причиною інфікування малюка при проходженні через родові шляхи або ускладнення післяпологового періоду у матері.
Лікування вагітних етіотропне: при бактеріальної природі антибіотиками, до яких виявлена чутливість, при вірусній – противірусні засоби.
Важливо ! Діагноз цервицит рідко ставиться ізольовано, зазвичай захворювання протікає на тлі інших патологій репродуктивної системи: ерозії, псевдоерозії, вагініт, вульвіт, опущення шийки матки або її виворіт. У 70% випадків поява цервицита шийки матки виникає у жінок репродуктивного віку, рідше в період менопаузи.
За поширеністю процесу
За ступенем поширення запалення цервикального каналу шийки матки поділяється на 2 типи:
- вогнищевий цервіцит,
- дифузний цервіцит.
Чим більша площа шийки матки уражається, тим яскравіше проявляється клінічна картина в гостру фазу і серйозніше деструктивні зміни при хронічному перебігу.
причини
Причини розвитку цервицита бувають специфічного і неспецифічного характеру.
- Інфекції ПП: хламідії, гонококи, віруси папіломи або герпесу, трихомонади, уреаплазменная інфекція.
- Неспецифічна мікрофлора (джерело захворювання при різкому зниженні імунітету): кишкова паличка, гриби роду Candida (молочниця), клебсієла, стрептокок.
- Порушення цілісності оболонок шийки матки під час пологів, при аборті, введення внутрішньоматкових контрацептивів.
- Опік слизової оболонки при спринцюванні хімічними речовинами.
- Гормональний збій (в тому числі і в період менопаузи).
Крім прямої причини розвитку патології, вагініт цервіцит виникає при несприятливих факторах, що впливають на захисні властивості репродуктивної системи:
- недостатність імунної відповіді;
- опущення органів малого таза;
- безладне статеве життя (в тому числі і постійного сексуального партнера);
- порушення в роботі ендокринної системи;
- зміна в роботі яєчників;
- порушення гормонального фону при менопаузі (призводить до розвитку атрофической форми запалення шийки матки за рахунок стоншування і сухості слизових оболонок статевих органів);
- нераціональні методи контрацепції (використання сперміцидів або спринцювання кислотами);
- порушення мікрофлори піхви;
- папілярні зміни (утворення кіст або розростання тканини).
Поєднання інфікування і зниження захисних сил організму створює сприятливі умови для ураження статевої (вагініт + цервіцит) і сечовий (уретрит + цервіцит) сфери.
діагностика
Діагноз часто ставиться на плановому огляді у гінеколога або при лікуванні іншої патології репродуктивної системи. При огляді в дзеркалах лікар виявляє ознаки запалення шийки (набряклість і ділянки дрібних крововиливів) і призначає додаткові методи дослідження, що дозволяють визначити поширеність процесу і його етіологію (походження).
До лабораторних методів діагностики відносяться:
- визначення мікрофлори піхви (дослідження мазків);
- ПЛР (проводиться з метою визначення статевих інфекцій, в тому числі і прихованого перебігу);
- цитологічне дослідження мазка шийки матки з метою виявлення передракових або ракових станів;
- посів на виділення бактеріальної флори, яка є причиною захворювання;
- дослідження крові на ВІЛ, сифіліс;
- дослідження на зараження уреаплазмою.
До допоміжних методів дослідження, що застосовуються для уточнення діагнозу при виборі методу лікування, відносяться:
- загальний аналіз крові;
- УЗД органів малого тазу.
Чим небезпечний ендоцервіцит
Можливі наслідки цервицита розвиваються на тлі відсутності повноцінного лікування:
- перехід в хронічну форму (постійне запалення створює умови для доброякісних і злоякісних процесів);
- поширення інфекції на всі органи малого тазу (розвиваються різні захворювання матки та її придатків);
- безпліддя на фоні формування спайок малого тазу, супутніх екзоцервіціта;
- утворення кіст і ерозій характерно для хронічних форм екзоцервіціта;
- злоякісні процеси жіночої репродуктивної сфери.
лікування
При підтвердженні діагнозу екзоцервіціта лікар підбирає комплекс заходів, спрямованих на усунення збудника інфекції (антибактеріальна або противірусна терапія) і відновлення слизової оболонки шийки матки.
При активному лікуванні запалення шийки матки прогноз сприятливий, захворювання закінчується повним одужанням.
Ендоцервіцит шийки матки у жінок: що це таке?
 Ендоцервіцит являє собою запальний процес, що розвивається на слизовому шарі цервікального каналу. При цьому порушується структура епітеліальних клітин, якими встелена даний канал, в результаті чого перестає нормально виділятися секрет, що є своєрідним бар’єром між маткою і зовнішнім середовищем.
Ендоцервіцит являє собою запальний процес, що розвивається на слизовому шарі цервікального каналу. При цьому порушується структура епітеліальних клітин, якими встелена даний канал, в результаті чого перестає нормально виділятися секрет, що є своєрідним бар’єром між маткою і зовнішнім середовищем.
Бактерії починають безперешкодно проникати в організм жінки, що і викликає запальний процес. Хвороба може тривати більше двох місяців, після лікування часто виникають рецидиви. Ендоцервіцит характерний для жінок, які перебувають у репродуктивному віці, зазвичай до 40-45 років.
Причини розвитку ендоцервіциту шийки матки
Збудниками даного захворювання є такі віруси як: стрептококи, гонококи, хламідії, стафілококи, кишкові палички, трихомонади та інші віруси. Викликати запальні процеси вони можуть тільки за певних, сприятливих для них, факторах.
Часто ендоцервіцит виникає після певних медичних процедур: аборти, родові і післяпологові травми, установка внутрішньоматкової спіралі, зондування або зіскрібки матки. Іноді ця хвороба протікає попутно з іншими захворюваннями статевих органів – ендометрит, клопотів або ектопією шийки матки.
Читайте також: Кольпит в гінекології – що це таке і як лікувати?
Іншою причиною ендоцервіциту вважаються фізіологічні порушення статевих органів – наприклад, опущення шийки матки або піхви. Іноді хвороба виникає на тлі ерозій або розривів, які виникають на шийці матки. Спровокувати захворювання може і неправильно проведений курс протизаплідних препаратів.
Ослаблений імунітет також може стати чинником розвитку ендоцервіциту. Найбільшому ризику проникнення інфекції в організм піддаються жінки в менструальний період, коли власна кров може видозмінити мікрофлору піхви, зробивши її менш захищеною перед атаками вірусів або грибків.
Лікування ендоцервіциту шийки матки медикаментозних препаратів
Лікування ендоцервіциту полягає в комплексі заходів, найважливіше місце серед яких займає медикаментозна терапія. На підставі обстежень, лікар зазвичай призначає таке лікування:
- Антибіотики . Застосовують такі препарати як: азитроміцин, ципрофлоксацин, цефтриаксон, метронідазол, амінопеніцилін.
- Протизапальні препарати , що не містять гормональні компоненти. Застосовують у вигляді уколів або вагінальних свічок.
- Комплексна терапія з застосуванням місцевих засобів у формі вагінальних свічок або таблеток – наприклад, поліжінакс, Гексикон, бетадин або тержинан.
- Імуномодулятори . Використовують в якості додаткових коштів в терапії ендоцервіциту. Зазвичай призначають такі засоби як: Лаферобион, віферон, циклоферон, иммунофан. Повного одужання без цих препаратів досягти буде дуже складно.
- Фізіотерапія . Призначають фізіотерапевтичні процедури тільки після того, як минула гостра фаза хвороби. Лікуванню може посприяти магнітотерапія, електрофорез, кварцові процедури, лазеротерапія.
- На всьому протязі лікувального процесу слід утримуватися від статевих контактів і дотримуватися показаний лікарем режим.
як лікувати жіночі захворювання Метрідом.
Лікування ендоцервіциту народними засобами
Додатково з прийомом призначених медикаментів, успішне одужання можуть наблизити деякі народні рецепти для лікування даного захворювання, але перед тим, як займатися народним лікуванням ендоцервіциту, потрібно отримати схвалення лікаря. Найкраще себе зарекомендували такі народні засоби:
 Прополіс і календула. В аптеці потрібно купити 20% -ву настоянку календули, половину бульбашки змішати з такою ж кількістю прополісу і додати 60-70 г ланоліну. У цьому складі змочується марлевий тампон, до якого попередньо прив’язана ниточка, щоб було його зручніше витягувати. Цей тампон вводиться всередину піхви на ніч перед сном і повинен залишатися там всю ніч, на ранок витягується. Процедуру здійснювати 10 днів поспіль.
Прополіс і календула. В аптеці потрібно купити 20% -ву настоянку календули, половину бульбашки змішати з такою ж кількістю прополісу і додати 60-70 г ланоліну. У цьому складі змочується марлевий тампон, до якого попередньо прив’язана ниточка, щоб було його зручніше витягувати. Цей тампон вводиться всередину піхви на ніч перед сном і повинен залишатися там всю ніч, на ранок витягується. Процедуру здійснювати 10 днів поспіль.- Піоновий настоянка. Корінь півонії дрібно подрібнюється, потім відмірюють 5 столових ложок, засипають в літрову банку і заливають їх половиною пляшки горілки, після чого банку щільно закривають і залишають приблизно на 30 днів. Настоянку слід приймати перед їжею, по столовій ложці. Курс – 40 днів, через 15 днів треба повторити.
- Масло обліпихи. Марлевий тампон потрібно змочити в обліпихи, вводити в піхву і залишати до ранку. Тижнів через два зазвичай настає значне полегшення стану.
- Звіробій. Беруть 40 г звіробою, висипають в металеву ємність з двома літрами окропу, ємність ставлять на плиту і витримують близько 12 хвилин на дуже слабкому вогні, щоб відвар не стільки варився, скільки нудився. Після охолодження, потрібно робити даними відваром внутрівагінальной спринцювання.
- Трав’яний збір, що містить квітки ромашки (20 г), шавлія (10 г), лаванду (5 г), листя берези, сухоцвіт, полин, дубову кору і календулу потримати на слабкому вогні пару хвилин, дати охолонути і робити цією сумішшю спринцювання двічі в тиждень.
 Дізнайтеся, що таке ендоцервікоз і як його лікувати.
Дізнайтеся, що таке ендоцервікоз і як його лікувати.
Види цервицита шийки матки і їх симптоми можна знайти тут.
Ознаки міоми матки: https://venerolog-ginekolog.ru/gynecology/diseases/priznaki-miomy-matki.html
Діагностика і профілактика
Ендоцерцівіт діагностується на підставі анамнезу і симптоматики хвороби. Зазвичай проводяться наступні діагностичні обстеження:
- Гінекологічний огляд. Ознакою розвитку ендоцервіциту є почервоніння, а також набряклість в районі цервікального каналу. У деяких випадках можливі гнійні виділення.
- Дослідження мазка. Мазок береться з каналу шийки матки, після чого досліджується в лабораторії для визначення типу збудника.
- Кольпоскопія. Дана процедура, по суті, є звичайним гінекологічним оглядом, але в цьому випадку використовується особливий оптичний інструмент – кольпоскоп , що дозволяє переглянути патологічні порушення епітеліального шару під великим збільшенням.
- Цитологічне дослідження , при якому проводиться вивчення клітинної структури.
Коли діагностування завершено і встановлено наявність ендоцервіциту, зазвичай беруть ще й посів, що дозволяє визначити чутливість організму до антибіотиків. Це необхідно для призначення відповідної терапії.
Профілактичні заходи, які допоможуть запобігти виникненню ендоцервіциту:
- регулярні візити до гінеколога (мінімум раз на півроку);
- гігієна статевої сфери;
- відмова від сексу під час менструації;
- виняток внутрішньоматкових втручань – абортів, спіралей, вискоблювання і т. д .;
- статеві контакти слід обмежити лише одним партнером, перевіреним.
Дотримання цих нехитрих правил може вберегтися від можливих загроз розвитку ендоцервіциту. Своєчасні відвідування лікаря, гігієна статевих органів, відмова від безладних статевих зв’язків і шкідливих звичок, а також ведення здорового способу життя дозволять не тільки запобігти безлічі хвороб, але і зробити організм більш захищеним від всіляких вірусів та інфекцій.

Вам також може сподобатися
Цервіцит: лікування, причини, симптоми, ознаки, фото
Цервіцитом називається запальний процес в шийці матки. Він частіше розташований у вагінальному сегменті в області шийного каналу. Цервіцит також називають ендоцервіцитом, маючи на увазі запалення у внутрішній оболонці цервікального каналу. Захворювання вимагає обов’язкового лікування, так як небезпечно поширенням патології на верхні відділи статевого апарату, зокрема, матку. Особливо це стосується інфекційного цервицита, який зустрічається у багатьох жінок.
А тепер зупинимося на цьому докладніше.
Що таке «цервицит»?
Запальний процес в шийці матки, який може з’явитися у жінок будь-якого віку і мати інфекційну і неінфекційну етіологію. Найчастіше запалення виникає після інфікування, а не навпаки.
Цервіцит рідко буває самостійним захворюванням. Як правило, його супроводжує кольпіт, уретрит, ендометрит або інші патології сечостатевої сфери жінки.
Захворювання характеризується певними симптомами, які при відсутності точної діагностики можна сплутати з іншими схожими патологіями.
Спектр інфекцій які можуть провокувати запалення цервикального каналу, досить широкий. Неспецифічні збудники зазвичай потрапляють з потоком крові з інших вогнищ запалення, специфічні – статевим шляхом.
Крім цього, порушення слизової можуть бути викликані паразитарної інфекцією і різними травмами.
Шийка матки є важливим бар’єром, який перешкоджає проникненню інфекції в дітородні органи. При дії несприятливих чинників, в тому числі інфекції, захисні властивості шийки матки знижуються, що призводить до розвитку запального процесу і небезпеки для інших органів (матки, фаллопієвих труб, яєчників).
Несвоєчасне або неправильне лікування може призвести до хронізації процесу і в подальшому до розвитку ерозії або гіпертрофії.
Основна категорія пацієнтів – жінки репродуктивного віку. При регулярному відвідуванні гінеколога, патологію легко помітити й усунути на початковій стадії. На жаль, багато хто виявляє її, коли наслідки вже відбулися (невиношування вагітності, ерозія, поліпи статевих шляхів).
Як виглядає цервицит з фото
Зовні цервицит виглядає як почервоніння. Приклади наведені на малюнках нижче:

При хронічному перебігу ознаки запалення (набряк, гіперемія) виражені слабше, проте може бути уражена більш велика область.
Розрізняють такі типи цервицита:
- гострий (активний розвиток запального процесу, який з’явився недавно);
- хронічний (млявий перебіг давньої патології);
- гнійний (запальний процес супроводжується утворенням гною);
- вірусний (захворювання викликане вірусною інфекцією);
- бактеріальний (причиною запалення стала бактеріальна флора);
- кандидозний (цервіцит викликали грибки);
- неспецифічний (причиною стала природна умовно-патогенна флора статевих шляхів);
- атрофічний (у жінки спостерігається витончення тканин і погіршення їх харчування);
- вогнищевий (вражені тільки окремі ділянки шийки).
Перші ознаки цервицита
При гострому цервіциті ознаки захворювання помітні відразу. У жінки з’являються рясні виділення слизисто-гнійного характеру і біль внизу живота. При гінекологічному огляді добре помітний набряк і гіперемія цервікального каналу, випинання слизової, порушення її структури (крововиливи). Дискомфортні відчуття і щедрість виділень змушує жінку звернутися до лікаря.
Хронічний цервіцит протікає в стертій формі і частіше виявляється випадково при плановому огляді.
симптоми цервицита
Шийка матки має слизовий і епітеліальний шар. Деякі збудники проявляють тропність до певного виду тканини, наприклад, трихомонади і хламідії переважно вражають епітелій. При такій етіології захворювання може довго залишатися непоміченим. Якщо ж запалення зачіпає слизовий шар, пацієнтка відразу помічає інтенсивні виділення.
Колір виділень залежить від характеру патогенної флори. Вони можуть бути від біло-жовтого до сіро-зеленого відтінку, а також мати домішки крові. Консистенція секрету також змінюється від рідкої до густої. Самостійно визначити, з якого відділу шийки йдуть виділення, а також який мікроб їх спровокував, жінка не може. Гінекологічний огляд і аналізи є обов’язковими.
При тривалому перебігу цервицита до нього приєднується кольпіт і запалення сечовивідних шляхів. Це викликає додаткові симптоми і дискомфорт у жінки.
Симптоми, які можуть з’являтися при цервіциті:
При гінекологічному огляді лікар зауважує такі зміни:
- набряк і гіперемія шийки матки;
- дрібні крововиливи;
- пухка структура тканини;
- наявність кондилом, виразок, ерозії, зміни кольору деяких ділянок;
- залучення в запальний процес піхви.
Причини і профілактика цервицита
До запалення шийки матки можуть привести такі фактори:
- Венеричні захворювання (хламідіоз, гонорея, трихомоніаз). Передаються статевим шляхом, вражають сусідні області (уретру, піхву).
- Вірус папіломи і генітальний герпес.
- Алергічна реакція на латекс або компоненти мастил.
- Активізація умовно-патогенної флори після дії несприятливих чинників (стрес, переохолодження, грубий секс, часті спринцювання).
- Недотримання гігієни, зокрема, довгий використання тампонів під час менструації.
- Порушення гормонального фону жінки.
- Травми шийки матки при діагностичних маніпуляціях, пологах або абортах.
- Ранній початок статевого життя або часта зміна партнера.
Переважна більшість цервицитов викликано інфекціями, що передаються статевим шляхом. Щоб запобігти зараженню, рекомендується користуватися бар’єрними методами контрацепції або мати одного статевого партнера, з яким жінка попередньо пройшла всі необхідні обстеження.
При випадковому незахищеному контакті можна запобігти інфікуванню за допомогою спеціальних препаратів. Обов’язкова умова – початок профілактичних заходів протягом 1-2 діб після контакту. Порадити ліки можуть лікар або провізор в аптеці. Одне з таких засобів – Мірамістин.
Уникнути цервицита однозначно допоможе дотримання правил особистої гігієни. Завдяки цьому будуть підтримуватися захисні властивості вагінальної слизу на високому рівні. Дуже важливі періодичні огляди у гінеколога, які допоможуть своєчасно виявити початок патології і відразу почати лікування.
Читайте також: Як видаляють ВМС (спіраль) і які можуть бути наслідки?
Також потрібно до кінця доліковувати інші захворювання жіночої статевої сфери, наприклад, молочницю, яка турбує багатьох пацієнток.
діагностика
Цервіцит супроводжується певними симптомами проте схожі прояви спостерігаються і при інших захворюваннях, тому специфічних ознак немає.
Підвищена кількість виділень і біль характерно для більшості запальних процесів в жіночих статевих органах.
Самостійно жінка не зможе визначити розташування вогнища запалення і збудника, який привів до інфекційного процесу.
Головна мета діагностики – визначити тип інфекції, яка активізувалася на шийці матки. Це допоможе почати правильне лікування і не допустити переходу проблеми в хронічну форму. Важливим також є вивчення анамнезу пацієнтки і характеру виділень – ці дані допоможуть зрозуміти причину цервицита.
Діагностика включає наступні заходи:
- Огляд за допомогою гінекологічного дзеркала. Доктор бачить область запалення, оцінює стан тканин шийки матки (наявність набряку, пухкості, ерозії, неоднорідності кольору), звертає увагу на слизову піхви.
- Кольпоскопическое дослідження. Дозволяє детально побачити стан шийки матки і патологічні зміни в епітелії завдяки багаторазового збільшення.
- Лабораторні методи. Перед початком лікування потрібно дочекатися результатів мікроскопії мазка, бакпосева мікрофлори і визначення чутливості до антибіотиків.
- Полімеразна ланцюгова реакція. За допомогою такого дослідження можна виявити деяких збудників, що не будуть виявлені в бакпосева (папіломавірус, хламідіоз, гонорея).
Гострий запальний процес зазвичай супроводжується підвищенням кількості лейкоцитів і лімфоцитів. На збільшеному зображенні кольпоскопа помітні зміни в структурі епітелію. При хронічному перебігу можуть виявлятися клітини різної величини або явище лізису.
Цервіцит – не тільки запальне, а й інфекційне захворювання. Схема лікування обов’язково включає антимікробні препарати, які підбираються за результатами бакпосева. Самолікування неприпустимо, так як невідповідний препарат провокує стійкість патогена або, як мінімум, не зупинить розвиток патології.
ускладнення
Цервіцит не викликає критичних або загрожують життю симптомів. Дуже часто жінки залишають цю проблему без уваги і відкладають візит до лікаря.
При тривалому перебігу запалення шийки матки приводить до порушення структури епітелію і втрати його захисних властивостей.
Зміна цілісності тканини, синці, погіршення мікроциркуляції і метаболізму в проблемної області з часом провокує деструктивні зміни або ерозію.
При тривалому запаленні у багатьох жінок спостерігається безпліддя або зриви вагітності на ранніх термінах. Небезпечно також і поширення інфекції далі по статевих шляхах. При відсутності правильного лікування мікроб потрапить в матку, фаллопієві труби, яєчники і викличе більш серйозні захворювання.
лікування цервіциту
Лікування буде ефективним тільки при усуненні основної причини захворювання. Для цього важливо визначити патогенну мікрофлору, яка присутня в цервікальному каналі та піхві, а також виявити провокуючі фактори, які можуть викликати рецидив (велика кількість статевих партнерів, стрес, зниження імунітету і інші).
Лікування цервіциту складається з комплексної схеми, яка може включати:
- Антимікробні препарати – антибіотики, противірусні або фунгіцидні засоби, в залежності від виділеної патогенної флори. При хронічному цервіциті курс лікування буде більш тривалим. Залежно від площі ураження і першопричини захворювання, ці ліки можуть призначатися у формі вагінальних вечей або пероральних таблеток. Важливо не переривати курс лікування, так як потім його доведеться повторювати заново.
- Гормональні засоби – призначаються, коли причиною цервіциту став гормональний дисбаланс. Гінеколог може призначити такі кошти як місцево, так і для системного застосування, наприклад, оральні контрацептиви.
- Імуностимулятори. Використовуються при вірусної етіології цервицита, а також при зниженому імунітеті жінки як додаткова лінія терапії.
- Місцеві антисептики і протизапальні засоби. Сюди відносяться спринцювання або тампони, змочені в розчині хлорофіліпту, диметилсульфоксиду, нітрату срібла.
- Вітаміни. Призначаються як додаткова лінія терапії при будь-якої етіології цервицита.
Найгірше лікуванню піддається хронічний цервіцит і запалення, викликане вірусним збудником. Наприклад, для позбавлення від вірусу папіломи необхідне лікування інтерферонами, цитостатиками, а також хірургічне видалення кондилом.
При хронічному перебігу консервативна медикаментозна терапія може бути малоефективна, тому пацієнтці призначають хірургічне лікування (лазеротерапію, кріотерапію, діатермокоагуляцію і інше).
Однак перед такими методами слід переконатися у відсутності інфекції в статевих шляхах.
При виявленні специфічного інфекційного збудника лікування повинні походити обидва статевих партнера, а на час терапії слід відмовитися від статевих контактів.
Одночасно з усуненням основної причини (гормональних порушень, інфекції) жінці можуть призначатися симптоматичні засоби для усунення запалення та свербежу. Через кілька тижнів проводиться контрольний огляд і бактеріологічний посів.
Вкрай не рекомендується займатися самолікуванням, особливо по популярних народними рецептами.
Наприклад, спринцювання порушують баланс мікрофлори піхви, знижують місцеві захисні властивості і є не такими корисними, як багато хто вважає.
Народні засоби можуть використовуватися тільки в якості додаткової лінії терапії. При цьому слід запитати поради доктора, які інгредієнти і в якому вигляді краще застосовувати.
Вагітність і цервіцит
Запалення, а особливо інфекційний процес, негативно позначаються на перебігу вагітності. З каналу шийки матки збудник може проникнути в матку і привести до інфікування плода.
При наявності цервицита підвищується ризик передчасних пологів або ускладнень після пологів у матері.
Лікування цервіциту під час вагітності потрібно проводити обов’язково, проте вибір препаратів при цьому більш обмежений. Для майбутніх мам важливо вбити патогенних мікробів, а протизапальне лікування може бути продовжено після пологів.
На початкових термінах вагітності запалення шийки призводить до плацентарної недостатності і негативно відбивається на розвитку дитини. У деяких випадках це стає причиною завмирання плода і викидня. Всі гінекологи радять відповідально ставитися до своєї вагітності і планувати е заздалегідь. Це дасть можливість пройти повне обстеження і усунути існуючі проблеми до зачаття.
ендоцервіцит
Час читання: хв.
Немає часу читати
Жіночий організм більш вразливий по відношенню до різних патологій. В організмі жінки найчастіше захворювань схильні органи статевої системи. В даний час досить широко поширеною є жіноча хвороба «ендоцервіцит». Що за діагноз це такий?
Діагноз ендоцервіцит – запальний процес, який зачіпає слизову оболонку, розташовану в цервікальному каналі шийки матки. З цим захворюванням хоч раз у житті стикалася практично кожна жінка у віці від 18-45 років.
Характерним є те, що ендоцервіцит не зустрічається серед дівчат, у яких ще не було менструації.
На сьогоднішній день поширеність захворювання пов’язана з постійним стресом, зниженням імунітету на тлі екологічної проблеми навколишнього середовища.
Хотілося б відзначити, що ендоцервіцит – діагноз, що зустрічається найчастіше у жінок ведуть активне статеве життя, які проживають у великих містах.
Що таке ендоцервіцит у жінок? Це патологічний стан слизового епітелію, яке несе загрозу загальному стану здоров’я жінки.
На жаль, більшість жінок, в метушні щоденних проблем, не звертають уваги на наявні симптоми захворювання.
Небезпека захворювання в подальшому поширенні запального процесу, який може, як підніматися вгору до матки і органів черевної порожнини, так і вниз переходить на слизову стінок піхви (кольпіт).
Ендоцервіцит шийки матки, що це таке необхідно розуміти і при незначних змінах з боку виділень або при прояві інших симптомів, терміново звертатися до лікаря.
При відсутності терапії процес переходить в хронічну течію, яке в подальшому важко діагностується, але веде до тяжких наслідків, аж до безпліддя.
Отже, все ж що таке ендоцервіцит, в гінекології цей термін застосовують щодо змін, що відбуваються в вистилає шарі цервікального каналу, яке при тривалому перебігу призводить до гіперпластичних змін і розвитку більш важких патологій.
Важливим моментом в розумінні захворювання ендоцервіцит (що це таке), в гінекології розшифровка проведених лабораторних та інструментальних досліджень. При з’ясуванні причини і розумінні природи захворювання необхідно провести:
- цитологічний аналіз мазка взятого з цервікального каналу спеціальною щіточкою. Цей аналіз покаже можливі структурні зміни в епітелії, наявність або відсутність атипии. Визначення клітинної структури дозволяє оцінити ступінь обсягом і глибину ураження запальним процесом. Крім того в подальшому цитограма дозволить стежити за реакцією при проведенні лікування;
- проведення розширеної кольпоскопії дає можливість візуально визначити вогнища поширення захворювання, а так само підтвердити стадію патологічного процесу;
- взяття мазка на визначення флори вагінальної середовища для виявлення можливого збудника патології цервікального каналу;
- гістологічне дослідження взятого біоматеріалу дозволить виключити малигнизацию запального процесу;
- дослідження мазка на визначення бактеріологічного агента і його чутливість до певних антибактеріальних препаратів;
- ПЛР дослідження для виявлення захворювань викликаних статевою інфекцією;
- ультразвукова діагностика органів малого тазу покаже характерні зміни з боку шийки матки. При виявленні потовщення стінок цервікального каналу, незначна деформація шийки матки підтверджують ендоцервіцит. Що це за хвороба, при перебігу якої обов’язковим є консультація таких фахівців як інфекціоніст, імунолог, онколог і в деяких випадках фтизіатр.
Консультація цих фахівців необхідна в зв’язку з тим, що причиною захворювання можуть бути різної етіології агенти і для їх підтвердження або виключення направляють до профільних фахівців.
Ендоцервіцит захворювання, яке в переважній більшості випадків не протікає самостійно, його супутніми патологіями є різні захворювання шийки матки. Запальні процеси, які можуть локалізуватися не тільки в органах статевої системи, але частіше саме суміжні патології посилюють перебіг і ускладнюють діагностику.
Крім того залишається відкритим питання про те, чи можна робити гістероскопію при ендоцервіциті. Незважаючи, на свою інформативність, метод не рекомендується проводити особливо в гострій стадії запального процесу. Це може спровокувати рознос патологічного збудника і запального процесу, що загрожує важкими наслідками.
Читайте також: Свічки від ерозії шийки матки: список кращих препаратів
Цервіцит, ендоцервіцит, екзоцервіціт – невесела сімейка
Цервіцит – це група захворювань, пов’язаних із запаленням різних відділів слизової оболонки шийки матки. Сюди відносяться безпосередньо цервіцит, ендоцервіцит і екзоцервіціт. Захворювання поширене: згідно зі статистикою, більше 50% жінок хворіли або хворіють цервіцітах. Патологія вимагає обов’язкового лікування, оскільки легко переходить в хронічну форму і дає страшні ускладнення.
НАТИСНІТЬ, ЩОБ ЗАПИСАТИСЯ НА ПРИЙОМ, або аналізи УЗД
Чим відрізняються цервіцит, ендоцервіцит і екзоцервіціт
Ці захворювання дуже схожі і розрізняються лише локалізацією:
- Цервіцит . Цервіцитом називають запалення слизової шийки матки.
- Екзоцервіціт . Це запалення піхвової частини шийки матки.
- Ендоцервіцит. При ендоцервіциті запалення зачіпає слизову оболонку, що вистилає шийку, яка називається ендоцервікса. Запалюється цервікальний канал.
Чому починається цервицит
Слизова шийки матки – ніжна і слабо захищена, тому викликати запалення на цій ділянці можна легко. Інфекція потрапляє в орган через статеві шляхи, кров і навіть через пряму кишку.
Причини цервицита:
- ЗПСШ . У 40% жінок, які страждають на цю хворобу, виявляється трихомоніаз, хламідіоз або гонорея. Ці збудники викликають гнійне запалення – гнійний цервіцит.
- ВПЛ . Цервіцит, пов’язаний з вірусом папіломи людини, особливо небезпечний, так як його складно вилікувати.
- Запальні процеси в матці, яєчниках і маткових трубах, які мігрують в тканини шийки.
- Кандидоз (молочниця) . Часто виникає на тлі безконтрольного прийому антибіотиків. Грибок швидко розвивається, знищуючи корисну флору і звільняючи місце для патогенів.
- Травми шийки матки при абортах , пологах, операціях . Викликають атрофічний цервіцит – відмирання тканин.
- Вагінальні свічки, спринцювання міцними розчинами, використання секс-іграшок і ін. Такий цервицит зустрічається рідше, тому його відносять до неспецифічних.
Підвищений ризик розвитку ендоцервіциту спостерігається у жінок, які пережили раніше оперативні втручання в ділянці шийки, важкі пологи, аборти і діагностичні вискоблювання. Зниження імунітету, порушення гормонального балансу (клімакс) і нераціональні методи контрацепції із застосуванням хімічних сперміцидів також підвищують ймовірність запальних процесів органів малого таза.
Що буде, якщо не лікуватися
Якщо цервіцит не лікувати, то результатом стануть ерозія і поліпи, зміни структури шийки матки – її шкірка стоншується або потовщується, що ускладнює зачаття. Запущена інфекції може поширюватися на інші органи (яєчники, маткові труби, сечовий міхур). Саме цервицит стає причиною жіночого безпліддя, викиднів і передчасних пологів.
Є ризик виникнення таких небезпечних ускладнень, як бартолініт, перигепатит і рак шийки матки. Також тривалий ігнорування симптомів може спровокувати перехід захворювання в хронічну форму.
Ознаки цервицитов – ендоцервіцит і екзоцервіціт схожі
Процес буває гострим і хронічним. Тяжкість перебігу залежить від ступеня патології, її виду та супутніх захворювань. Гострота симптомів залежить від стану імунітету.
За площею поширення цервицит ділять на вогнищевий – зачіпає ділянки цервікального каналу і дифузний – поширився по всьому органу.
Захворювання рідко протікає ізольовано: частіше цервіцит поєднується з клопотів, уретрит або цистит. Основний симптом цервицита – виділення жовтого, білого або сірого кольору з неприємним запахом.
Переміщаючись по слизової, вони дратують піхву і вульву. Через расчесов на поверхні статевих органів з’являються хворобливі тріщинки.
- Іноді спостерігається біль і кровотеча з запалених судин шийки матки при статевому акті. Кров після статевого акту може бути і при інших захворюваннях.
- При залученні в процес сечового міхура додається прискорене сечовипускання, що супроводжується болем і різзю.
- При поширенні інфекції на фаллопієві труби виникає аднексит (запалення придатків матки) з підвищеною температурою і вагою і.
У більшості випадків симптоми загострюються після менструації.
Доктор на огляді з кольпоскопом бачить почервонілу, отечную шийку матки з цервикальним каналом, з якого випливають каламутні, іноді рясні виділення.
Також допомагають уточнити діагноз додаткові симптоми:
- Гонорейний цервіцит протікає гостро, з яскравими ознаками.
- Хламідійна інфекція дає стерті симптоми.
- Симптом герпетичного цервицита – яскраво червона, рихла шийка матки з ділянками виразок – «суцільна ерозія».
- Тріхомонадний цервицит видають невеликі крововиливи в слизовій – «суничний цервікс» – і виявлені атипові клітини.
- При ураженні актиноміцетами гінеколог бачить «жовте зернисте пляма».
- ВПЛ призводить до кондиломам і виразок шийки матки.
Гострий цервіцит дає невелику температуру, відчуття жару в області розташування матки. Хронічна форма характеризується слабкими виділеннями, які не створюють дискомфорту. Згодом відбувається заміщення циліндричного епітелію плоским. Запалення поширюється, викликаючи утворення інфільтратів, кіст, ущільнення шийки матки.
діагностика
Після постановки діагнозу “цервицит” пацієнтці слід пройти ряд тестів, за результатами яких гінеколог призначить лікування. Щоб підтвердити діагноз цервіцит, гінеколог спочатку проводить огляд за допомогою дзеркал, потім бере мазки. Після цього проводять дослідження, спрямовані на виявлення та ідентифікацію вірусів та інфекцій.
Пацієнтці призначаються:
Зазвичай цих аналізів вистачає, щоб поставити точний діагноз при гострому цервіциті. При хронічному екзоцервіціт додатково проводиться біопсія шийки матки в першу фазу менструального циклу.
При гострому цервіциті в мазках виявляється багато лейкоцитів, лімфоцитів, гістіоцити, циліндричний епітелій з гіпертрофованими ядрами, дистрофічно змінений плоский епітелій. При хронічному цервіциті є клітини циліндричного епітелію, частина клітин зруйнована.
Бактеріологічне дослідження виявляє вид мікроорганізмів і їх чутливість до антибіотиків. Цитоморфологія мазка – обов’язкове обстеження при цервіциті – показує структурні порушення в клітинах і результативність лікування.
ПЛР – діагностики і імуноферментний аналіз (ІФА) необхідні для виявлення гонореї, хламідіозу, мікоплазмозу, папіломавірусу і герпесу.
Як лікують цервіцит
Лікування цервіциту визначається характером збудника і ступенем ураження тканин шийки матки. Залежно від збудника застосовуються антибіотики, противірусні, протигрибкові і протипротозойні препарати. Якщо причиною стало одне з ЗПСШ, лікувати потрібно і статевого партнера.
У комплексі застосовується фітотерапія – спринцювання настоями ромашки, календули та ін. Але важливо знати, що не всі форми цервицита допускають спринцювання, тому це робиться тільки за призначенням гінеколога.
Чому не допомагають антибіотики при самолікуванні?
Вибір препарату можливий тільки після здачі і розшифровки результатів аналізів. Антибіотики широкого спектра дії можуть бути марні, якщо цервицит викликаний вірусом або грибком. Немає жодного ліки, одночасно знищує всі види інфекції.
Важлива і індивідуальна чутливість збудника до антибіотиків. Якщо жінка вже приймала ліки, лікуючись, наприклад, від застуди, і не долікував цервіцит (про який не знала), збудник набуває стійкість до препаратів цієї групи – вони вже не допоможуть. У лабораторії роблять проби, підбираючи ліки, яке знищить бактерію або вірус.
Лікування вірусного цервицита
Найбільш складним з точки зору терапії вважається цервіцит, спричинений вірусом папіломи людини (ВПЛ).
Проблема лікування полягає в тому, що сам генітальний вірус усунути не вдасться – медицина цього ще не вміє. Але можна зняти симптоми хвороби і викликати ремісію.
Лікуватися доведеться комплексом препаратів, що включає протигерпетичні речовини, імуностимулятори, цитостатики і вітаміни.
Як лікується атрофічний цервіцит?
Якщо гінеколог діагностував атрофічний цервіцит, що супроводжується відмиранням тканин, призначаються препарати, що містять естрогени. Мета такого лікування – відновлення слизової оболонки піхви і шийки матки і нормалізація мікрофлори жіночих статевих органів.
Лікування хронічного цервіциту
Лікування хронічної форми захворювання відрізняється від лікування гострої форми, так як хронічні цервіцити складно піддаються лікуванню. Позбутися від них можна тільки за допомогою комплексної терапії, лікування супутніх хвороб та інфекцій.
Крім основної причини, потрібно приділити увагу і супутнім факторам, які сприяють прогресуванню захворювання. Так, порушення імунітету коригуються прийомом імуностимуляторів. Можуть також призначатися гормональні препарати і активатори обмінних процесів, що прискорюють відновлення тканин шийки матки.
Антибіотики призначаються в формі таблеток для перорального застосування, а також у вигляді місцевих кремів, гелів і свічок. Після того як стихне гостра фаза патології, можна призначити дезінфікуючі розчини для спринцювання піхви і шийки матки. Їх підбере лікар.
Часто хронічний цервіцит вимагає хірургічного втручання. Сучасна медицина пропонує пацієнтам інноваційні методики апаратного лікування, найбільш ефективними і безпечними серед яких виступають лазер і радіохвильове лікування.
Також іноді в якості методу лікування хронічного цервіциту застосовують обробку ураженої ділянки спеціальними лікарськими засобами, цей метод актуальний в разі, якщо жінка планує народжувати дітей в майбутньому.
Після цієї процедури пацієнтці призначають курс протизапальних та імуномодулюючих препаратів.
відновлювальний період
Щоб лікування пройшло успішно, і хвороба не повторіласьь, рекомендується дотримуватися таких правил:
- утримуватися від статевих актів протягом лікування;
- не нехтувати інтимної гігієною;
- носити спідню білизну виключно з натуральних тканин.
У період відновлення можуть спостерігатися виділення, що містять кров, цього не варто лякатися.
профілактика цервицита
Профілактика полягає в використанні презервативів для безпечного сексу, своєчасному лікуванні захворювань статевої сфери, видаленні поліпів і кондилом, правильному виборі лікарської тактики при пологах і абортах. Якщо аборт – необхідність, то потрібно вибирати нетравматичность медикаментозне переривання вагітності або аборт.
Де лікують цервіцит в Санкт-Петербурзі
Виявити цервіцит, визначити його форму і причину, а також розробити оптимальний для пацієнтки комплекс лікування в будь-який момент готові фахівці найвищого рівня кваліфікації, які ведуть прийом в гінекологічному відділенні клініки Діана.
Сучасна апаратна і лабораторна база, висока кваліфікація і досвід лікарів, індивідуальний підхід до кожного пацієнта дозволяє медичному центру Діана лікувати пацієнток від запалень статевих органів, повністю відновлюючи жіноче здоров’я.






